Лучшие антибиотики широкого спектра действия
Узконаправленные препараты нередко выбирают по причине меньшего риска развития побочных эффектов. При этом они воздействуют лишь на определенный штамм бактерий, а возбудителями инфекции часто выступают различные виды патогенных микроорганизмов. Лечение антибиотиком широко спектра действия ускорит выздоровление. Еще один плюс их назначения – отсутствует необходимость взятия посева на определение чувствительности бактерий к антибиотику, результаты которого можно ждать 7-10 дней. Лучшие антибиотики этого вида были отобраны из 15 номинантов. Лидирующие позиции в сравнительных тестах заняли 2 медикамента.
Аугментин
Лекарство является аналогом Амоксиклава, так как их активные компоненты идентичны. Оба препарата относят к антибиотикам широкого спектра действия, они оказывают бактерицидное воздействие. При этом эффект при внутривенном введении Амоксиклава наступает через 5-10 мин. Формы выпуска Аугментина не обладают такой скоростью. Малый перечень вспомогательных веществ снижает риск развития непереносимости препарата.

Достоинства
- Назначают при наличии противопоказаний к приему Амоксиклава;
- Средняя цена;
- Широкий спектр действия;
- Мягкое действие;
- Меньший вред детскому организму.
Недостатки
- Возможно негативное влияние на работу почек, кишечника;
- После приема не советуют управлять транспортом;
- Несовместимость с рядом медикаментов.
Лор-врачи рекомендуют Аугментин при гнойных тонзиллитах, а педиатры отмечают высокую эффективность при пневмонии у детей. Пациенты с гайморитом утверждают, что забывают о болезни через 2 недели приема антибиотика.
Тетрациклин
Самый дешевый препарат рейтинга с действующим веществом одноименного названия, которое обладает бактериостатическим свойством. Для лечения таблетки, наружную или глазную мазь, хотя бы раз в жизни, использовал каждый взрослый. Детям лекарство разрешено к приему с 8 лет. Противопоказан тетрациклин при почечной недостаточности, повышенной чувствительности к компонентам состава, лейкопении, в период беременности и лактации. На скорость психомоторных реакций он не влияет.
Достоинства
- Широкий спектр действия;
- Быстро устраняет кашель, снижает температуру;
- Эффективен при большом перечне патологий;
- Доступный.
Недостатки
- Большой перечень побочных реакций;
- Нельзя комбинировать с цефалоспоринами и пенициллинами.
Качество и безопасность медикамента оценивают высоко, 98 % пациентов рекомендуют его при лечении болезней инфекционно-воспалительной природы. Многие используют его при конъюнктивите, гнойных ранах, болезнях горла и цистите. К минусам относят стандартную реакцию организма на прием антибиотика.
Действие антибиотиков
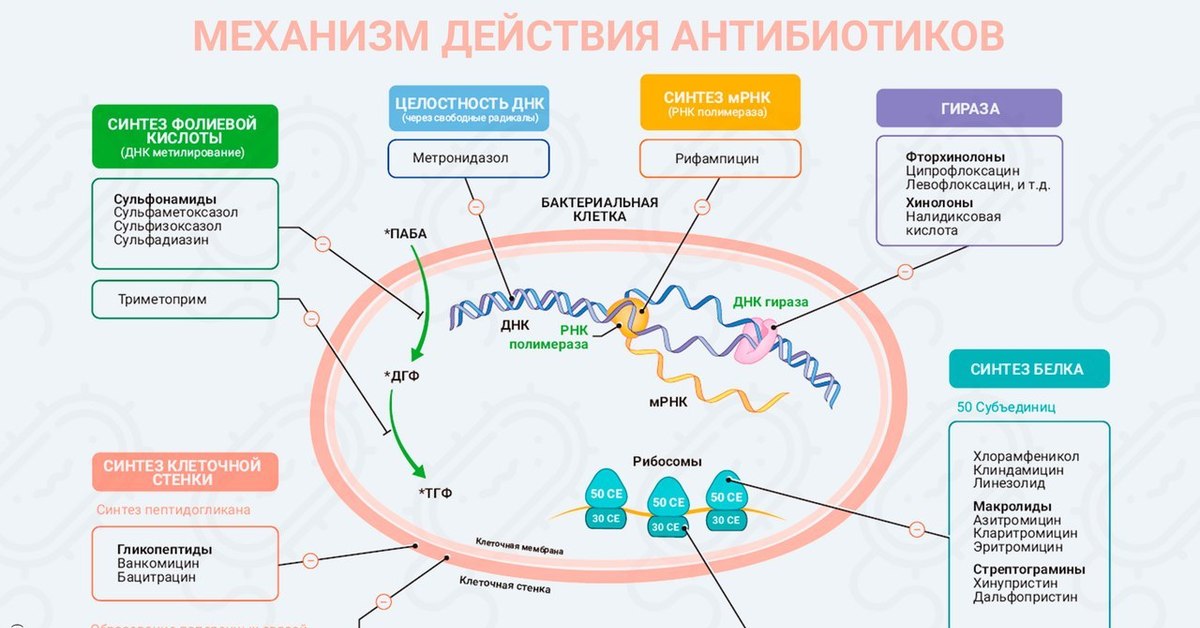
Механизм действия антибиотиков — ингибиторов синтеза клеточной стенки
Антибиотики в отличие от антисептиков обладают антибактериальной активностью не только при наружном применении, но и в биологических средах организма при их системном (перорально, внутримышечно, внутривенно, ректально, вагинально и др.) применении.
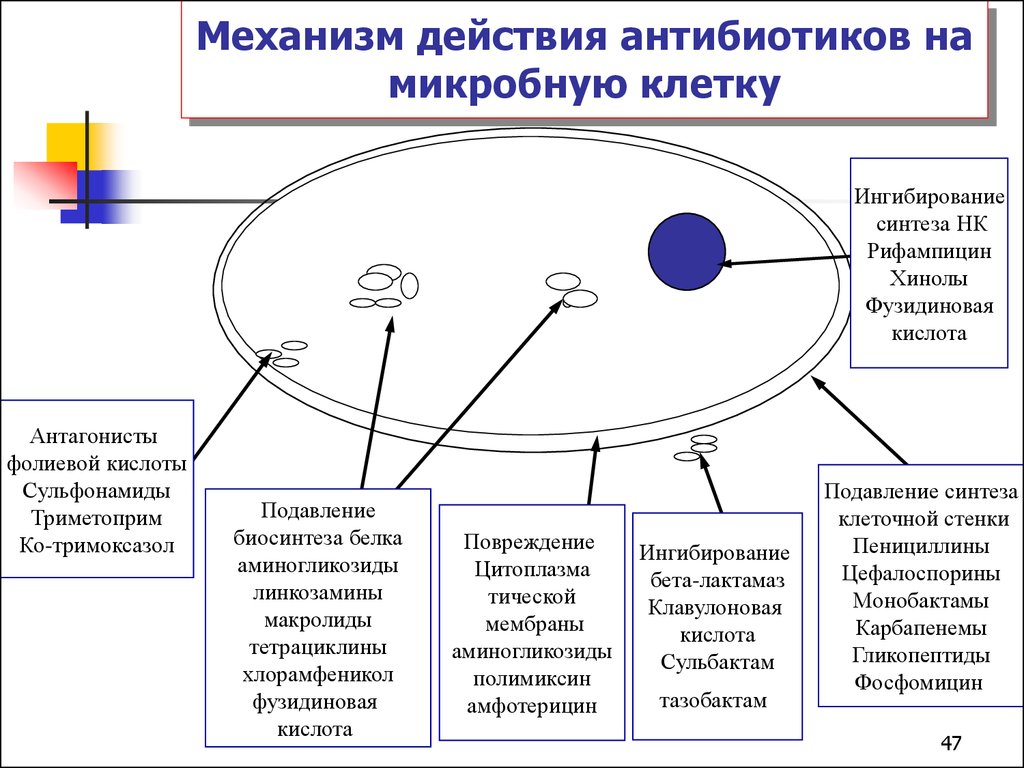
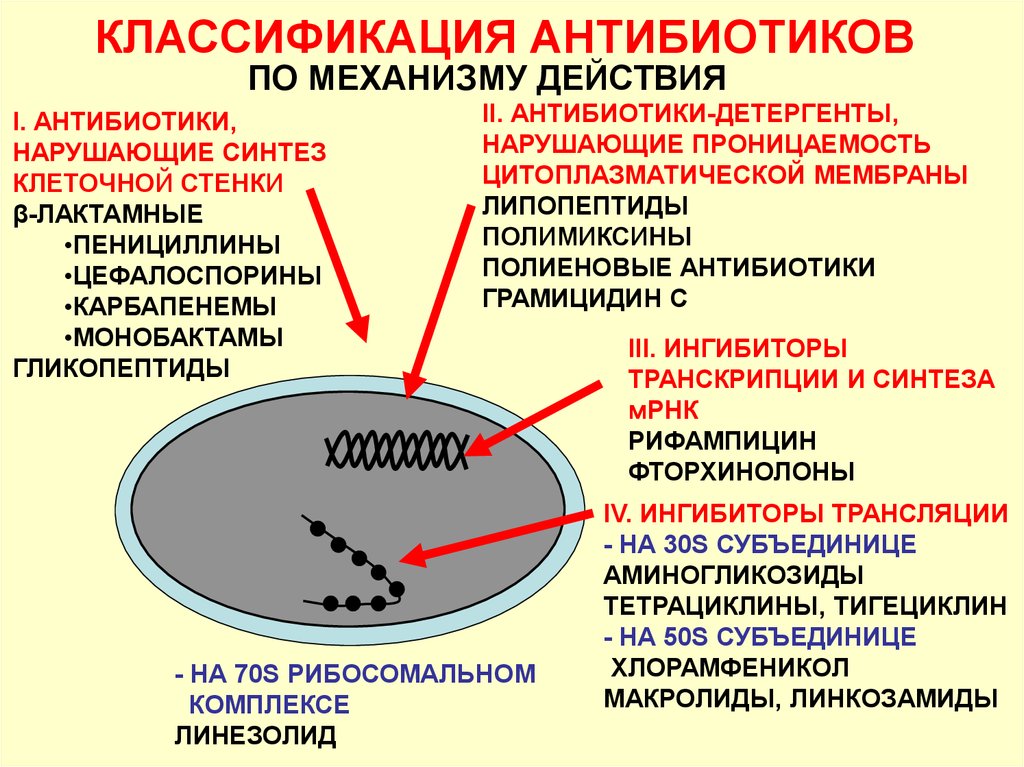
Механизмы биологического действия
- Нарушение синтеза белка: ингибирование активации и переноса аминокислот, функций рибосом (стрептомицин, тетрациклин, пуромицин).
- Подавление синтеза нуклеиновых кислот: связывание с ДНК и препятствование продвижению РНК-полимеразы (актидин), сшивание цепей ДНК, что вызывает невозможность её расплетания (рубомицин), ингибирование ферментов.
- Нарушение синтеза клеточной стенки посредством ингибирования синтеза пептидогликана (пенициллин, цефалоспорин, монобактамы), образования димеров и их переноса к растущим цепям пептидогликана (ванкомицин, флавомицин) или синтеза хитина (никкомицин, туникамицин). Антибиотики, действующие по подобному механизму, обладают бактерицидным действием, не убивают покоящиеся клетки и клетки, лишённые клеточной стенки (L-формы бактерий).
- Нарушение функционирования мембран: нарушение целостности мембраны, образование ионных каналов, связывание ионов в комплексы, растворимые в липидах, и их транспортировка. Подобным образом действуют нистатин, грамицидины, полимиксины.
- Нарушение синтеза пуринов и пиримидинов (азасерин, саркомицин).
- Ингибирование работы дыхательных ферментов (антимицины, олигомицины, ауровертин).
Взаимодействие с алкоголем
Алкоголь может влиять как на активность, так и на метаболизм антибиотиков, влияя на активность ферментов печени, расщепляющих антибиотики. В частности, некоторые антибиотики, включая метронидазол, тинидазол, левомицетин, ко-тримоксазол, цефамандол, кетоконазол, латамоксеф, цефоперазон, цефменоксим и фуразолидон взаимодействуют с метаболизмом алкоголя в организме (блокируют преобразование уксусного альдегида в уксусную кислоту), что приводит к отравлению организма с симптоматикой, включающей тошноту, рвоту, судороги, одышку, при сильном отравлении приводит к смерти. Употребление алкоголя с этими антибиотиками категорически противопоказано. Кроме того, концентрация доксициклина и эритромицина может быть, при определённых обстоятельствах, существенно снижена при употреблении алкоголя.
Запреты при приеме антибиотиков широкого спектра действия
Только грамотный специалист может определить дозу и срок курса антибактериального средства. Даже «проверенные» антибактериальные средства при неправильном применении могут негативно сказаться на здоровье пациента, вызвав сильное побочное действие. При длительном протекании заболевания, которое сопровождается дальнейшим приемом противобактериальных препаратов, возможен отказ работы внутренних систем. Такие последствия зачастую происходят из-за беспечного или неверного приема лекарственных средств.
Нельзя прекращать прием антибиотиков самостоятельно
Антибактериальные средства всегда следует пропивать курсом. Если не следовать рекомендациям врача, можно навлечь тяжелые осложнения. Болезнь может перейти в хроническую стадию.
Нельзя прибегать к антибиотикам слишком часто
Частое применение противобактериальных средств приводит к тому, что бактерии вырабатывают собственную защиту и становятся устойчивыми к их влиянию. Мутация возбудителей может вызвать острую форму протекания заболевания, которую будет не только сложно диагностировать, но и окончательно вылечить.
Нельзя излечить все болезни при помощи антибиотиков
Не стоит совершать распространенную ошибку, при помощи антибиотиков нельзя сбивать высокую температуру или убрать боль. Антибактериальные препараты не являются жаропонижающими, болеутоляющими средствами. Не эффективными они будут также и при заболеваниях вызванных инфекциями вирусной природы.
Нельзя скрывать от лечащего врача информацию
При оказании помощи врач должен знать такую важную информацию как наличие хронических заболеваний или чувствительность к медикаментозным средствам, аллергии, кормление грудью или беременность. Эти факторы существенно влияют на курс лечения и индивидуальный подбор антибиотиков. На этой стадии важным моментом является сочетание антибиотиков с другими лекарственными средствами. Обязательно следует сообщить врачу о принимаемых вами гормонах, таблетках или витаминах.
Нельзя смешивать лекарственные средства с алкоголем
Антибиотикорезистентность
Антибиотикорезистентность принято делить на биологическую и клиническую. Под биологической антибиотикорезистентностью (антибиотикоустойчивостью) понимают способность микроорганизма противостоять действию антибиотика. Клиническая антибиотикоустойчивость — способность микроорганизмов выживать в присутствии концентраций антимикробного препарата, максимально достижимых в условиях данного организма.
Антибиотикорезистентность может быть как природной (в следствии отсутствия мишеней для антибиотика или невозможности ее достижения в микробной клетке), так и приобретенной. Примерами природной устойчивости может служить устойчивость к полимиксинам большинства Грамположительных микроорганизмов в силу недоступности мишени для полимиксинов (мембраны) из-за толстого муреинового слоя (грамположительной клеточной стенки). Другим примером природной устойчивости является природная устойчивость микобактерий к бета-лактамным препаратам в силу высокой гидрофобности клеточной стенки микобактерий.
Приобретенная антибиотикорезистентность возникает спонтанно вследствие мутаций и под воздействием антибиотика (или других индукторов мутаций) и закрепляется в популяции.
Механизмы резистентности
- У микроорганизма может отсутствовать структура, на которую действует антибиотик (например, бактерии рода микоплазма (лат. Mycoplasma) нечувствительны к пенициллину, так как не имеют клеточной стенки);
- Микроорганизм непроницаем для антибиотика (большинство грам-отрицательных бактерий невосприимчивы к пенициллину G, поскольку клеточная стенка защищена дополнительной мембраной);
- Микроорганизм в состоянии переводить антибиотик в неактивную форму (многие стафилококки (лат. Staphylococcus) содержат фермент β-лактамазу, который разрушает β-лактамовое кольцо большинства пенициллинов)
- Вследствие генных мутаций, обмен веществ микроорганизма может быть изменён таким образом, что блокируемые антибиотиком реакции больше не являются критичными для жизнедеятельности организма.
Аминогликозиды
Первое поколение используются в лечении чумы и туберкулеза только в сочетании с тетрациклином. Третье и четвертое при туберкулезе, сепсисе, тяжелых госпитальных инфекциях вроде пневмоний.
К числу антибиотиков этой группы относятся:
1 поколение:
| Представители | Торговое название и способ применения |
| Неомицин | Неомицин: наружный аэрозоль: на пораженные области кожи, хорошо встряхнув и расположив баллон на расстоянии 15-20 см, наносить в течение 3 секунд; нанесение повторять по 1-3 раза в день. |
| Стрептомицин |
Стрептомицин: порошок для инъекционного раствора: по 0,5–1,0 гр. х 2 раза в сутки внутримышечно. Для приготовления раствора используют стерильную воду/физиологический растор/0,25%-ный новокаин. Расчет: на 1,0 гр. лекарства – 4 мл растворителя.
Стрептомицина сульфат. Субстанция-порошок: для внутримышечного введения – по 0,5-1,0 гр. в сутки. Для внутритрахеального/аэрозольного введения – по 0,5-1,0 гр. х 2-3 раза в 7 дней. |
| Канамицин |
Канамицин: порошок для инъекционного раствора: по 1,0-1,5 гр. за 2-3 инъекции внутривенно капельно (разовая доза (0,5 гр.) растворяется в 200 мл 5%-го раствора декстрозы).
Канамицина сульфат: для внутримышечного введения 0,5 гр./1,0 гр. растворить в 2/4 мл стерильной воды или в 0,25%*ном новокаине. Для внутривенного введение 0,5 гр. растворить в 200 мл физиологического раствора или в 5%-ном растворе глюкозы. |
2 поколение:
| Представители | Торговое название и способ применения |
| Тобрамицин |
Тобрекс: капли для глаз: по 1-2 капли, оттянув нижнее веко, каждые 4 часа; при тяжелых инфекциях глаз – по 2 капли каждый час.
Тобрисс: капли для глаз: по 1 капле, оттянув нижнее веко, 2 раза в сутки (утром и вечером); при тяжелых инфекциях глаз – по 1 капле х 4 раза в день. Брамитоб: раствор для ингаляций: по 1 ампуле лекарства (0,3 гр.) каждые 12 часов, вводить ингаляционно при помощи небулайзера, курс 28 дней. |
|
Гентамицин |
Гентамицин: раствор для инъекций: по 0,003-0,005 гр. на 1 кг массы за 2-4 инъекции, вводить внутривенно/внутримышечно. Капли для глаз: по 1-2 капли каждые 1-4 часа, отодвинув нижнее веко. Мазь: на пораженные области кожи по 3-4 нанесения в день.
Гентамицина сульфат: порошок до 1,2 мг на 1 кг массы в сутки за 2-3 инъекции (мочевые инфекции); |
3 поколение:
| Представители | Торговое название и способ применения |
|
Фрамицетин |
Изофра: спрей для носа: по 1 впрыскиванию в каждый носовой ход х 4-6 раз в день, курс не более 10 суток. |
|
Спектиномицин |
Кирин: порошок для изготовления суспензии: по 2,0 гр. (5 мл)/4,0 гр. (10 мл) глубоко внутримышечно в верхненаружную часть ягодицы.
Для приготовления суспензии нужно добавит 3,2 мл стерильной воды во флакон. Суспензия для разового приема, хранить запрещено. |
| Амикацин |
Амикацин: раствор для инфузий: по 0,01-0,015 гр. на 1 кг массы тела в сутки за 2-3 инъекции, вводить внутримышечно/внутривенно (струйно, капельно).
Амикацина сульфат: субстанция-порошок: по 0,005 гр. на 1 кг массы каждые 8 часов либо по 0,0075 гр. на 1 кг массы каждые 12 часов, вводить внутримышечно/внутривенно. |
|
Нетилмицин |
Неттацин: капли для глаз: по 1-2 капли, оттянув нижнее веко, 3 раза в день.
Веро-Нетилмицин: раствор для инъекций: по 4-6 мг на 1 кг массы в сутки внутривенно/внутримышечно; при тяжелых инфекциях суточная доза может быть повышена до 7,5 мг на 1 кг. |
Роль антибиотиков в естественных микробиоценозах
Не ясно, насколько велика роль антибиотиков в конкурентных отношениях между микроорганизмами в естественных условиях. Зельман Ваксман полагал, что эта роль минимальна, антибиотики не образуются иначе как в чистых культурах на богатых средах. Впоследствии, однако, было обнаружено, что у многих продуцентов активность синтеза антибиотиков возрастает в присутствии других видов или же специфических продуктов их метаболизма. В 1978 году Л. М. Полянская на примере гелиомицина S. olivocinereus, обладающего свечением при воздействии УФ излучения, показала возможность синтеза антибиотиков в почвах. Предположительно особенно важны антибиотики в конкуренции за ресурсы среды для медленнорастущих актиномицетов. Было экспериментально показано, что при внесении в почву культур актиномицетов плотность популяции вида актиномицета, подвергающегося действию антагониста, падает быстрее и стабилизируется на более низком уровне, чем другие популяции.
История
Основная статья: Изобретение антибиотиков
Многие древние цивилизации, в том числе древние египтяне и греки, использовали плесень и некоторые растения для лечения инфекций, так как те содержали антибиотики. Например, в Древнем Египте, Китае и Индии плесневелый хлеб использовали для дезинфекции, прикладывая его к ранам и гнойникам. Упоминания об использовании плесени в лечебных целях встречаются в трудах древних учёных и философов. В 1963 году специалист по этноботанике Энрике Облитас Поблете дал описание применению плесени индейскими знахарями в XV—XVI веках.
В начале 1870-х годов исследованием плесени одновременно занимались медики Алексей Герасимович Полотебнов и Вячеслав Авксентьевич Манассеин, который изучив грибок Penicillium glaucum, подробно описал основные, в частности бактериостатические, свойства зелёной плесени. Полотебнов, выяснив лечебное действие плесени на гнойные раны и язвы, рекомендовал использовать плесень для лечения кожных заболеваний. Его работа «Патологическое значение зелёной плесени» вышла в 1873 году. Но идея на тот момент не получила дальнейшего практического применения.
В 1896 году итальянский врач и микробиолог Бартомелео Гозио выделил из Penicillium микофеноловую кислоту, которая была активна против возбудителя сибирской язвы.
Пенициллин был обнаружен в 1897 году французским военным врачом Эрнестом Дюшеном. Он заметил, что арабские конюхи использовали плесень с сёдел, чтобы обработать раны на спинах лошадей. Работая с грибами рода Penicillium, он опробовал плесень на морских свинках и обнаружил её разрушающее действие на палочку брюшного тифа. Но его работа не привлекла внимания научного сообщества.
В 1904 году русский учёный М. Г. Тартаковский сообщил, что вещество, выделяемое зелёной плесенью, подавляет развитие возбудителя куриной холеры.
В 1913 году американские учёные Карл Альсберг и Отис Фишер Блек получили из Penicillium puberulum токсичную субстанцию, обладающую противомикробными свойствами (в 1936 году, когда установили её химическую структуру, выяснилось, что это была пеницилловая кислота).
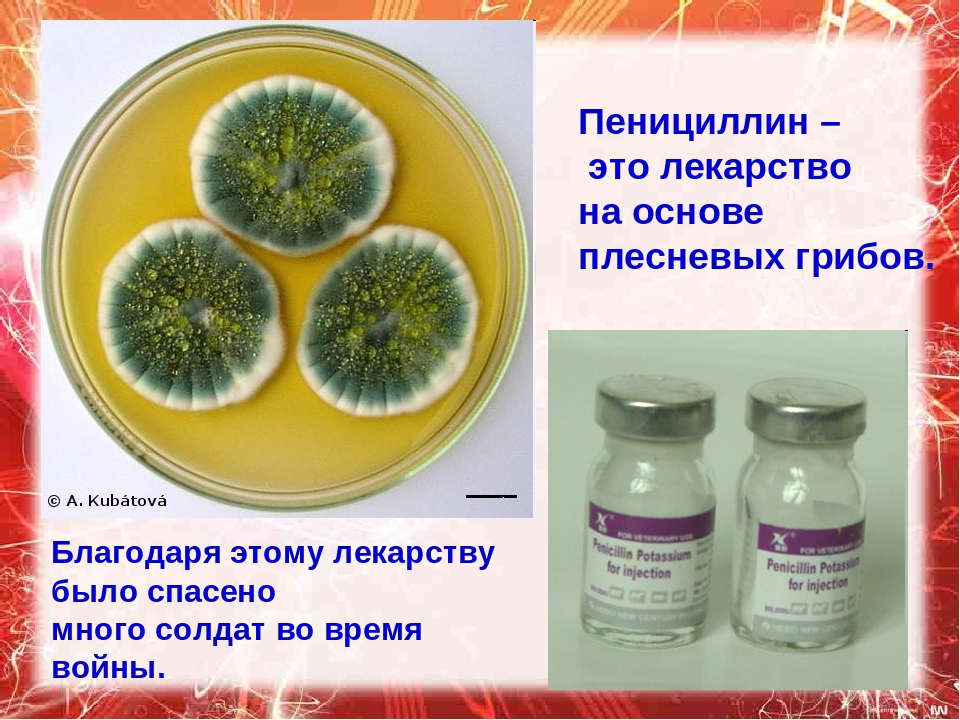
В 1928 году Александр Флеминг проводил рядовой эксперимент в ходе исследования болезнетворных бактерий. Вырастив колонии стафилококков, он обнаружил, что некоторые из них заражены обыкновенной плесенью Penicillium, которая растёт на лежалом хлебе, делая его зелёным. Вокруг каждой колонии плесени была область, в которой бактерии отсутствовали. Флеминг сделал вывод, что плесень вырабатывает вещество, убивающее бактерии, которое он назвал «пенициллин». Об этом Флеминг доложил 13 сентября 1929 года на заседании Медицинского исследовательского клуба при Лондонском университете. Однако даже после опубликования статьи сообщение не вызвало у медиков энтузиазма. Дело в том, что обнаруженное вещество оказалось очень нестойким, оно разрушалось даже при кратковременном хранении, особенно в кислой среде.
Только в 1938 году двум учёным из Оксфордского университета, Говарду Флори и Эрнсту Чейну удалось решить проблему устойчивости, получив соль пенициллиновой кислоты. В связи с большими потребностями в медикаментах во время Второй мировой войны массовое производство этого лекарства началось уже в 1943 году. В 1945 году Флемингу, Флори и Чейну за их работу была присуждена Нобелевская премия.
В СССР первый советский антибактериальный препарат под названием «Крустозин» был получен советским микробиологом Зинаидой Ермольевой в 1942 году.
Приблизительно с конца шестидесятых годов XX века до 2017 года фармакологи модифицировали уже известные препараты вслед за появлением резистентности бактерий к существующим, всё это время новые антибиотики не были найдены, и в мае 2017 года было объявлено о синтезе препарата, являющемся принципиально новым антибиотиком, а в 2018 году учёные объявили о создании нового класса антибиотиков на его основе.
Роль антибиотиков в естественных микробиоценозах
Не ясно, насколько велика роль антибиотиков в конкурентных отношениях между микроорганизмами в естественных условиях. Зельман Ваксман полагал, что эта роль минимальна, антибиотики не образуются иначе как в чистых культурах на богатых средах. Впоследствии, однако, было обнаружено, что у многих продуцентов активность синтеза антибиотиков возрастает в присутствии других видов или же специфических продуктов их метаболизма. В 1978 году Л. М. Полянская на примере гелиомицина S. olivocinereus, обладающего свечением при воздействии УФ излучения, показала возможность синтеза антибиотиков в почвах. Предположительно особенно важны антибиотики в конкуренции за ресурсы среды для медленнорастущих актиномицетов. Было экспериментально показано, что при внесении в почву культур актиномицетов плотность популяции вида актиномицета, подвергающегося действию антагониста, падает быстрее и стабилизируется на более низком уровне, чем другие популяции.
История
В 1928 году Александр Флеминг проводил рядовой эксперимент в ходе исследования болезнетворных бактерий. Вырастив колонии стафилококков, он обнаружил, что некоторые из них заражены обыкновенной плесенью Penicillium, которая растёт на лежалом хлебе, делая его зелёным. Вокруг каждой колонии плесени была область, в которой бактерий не было. Флеминг сделал вывод, что плесень вырабатывает вещество, убивающее бактерии, которое он назвал «пенициллин». Это и был первый современный антибиотик, о котором Флеминг доложил 13 сентября 1929 года на заседании Медицинского исследовательского клуба при Лондонском университете. Однако даже после опубликования статьи сообщение не вызвало у медиков энтузиазма. Дело в том, что пенициллин оказался очень нестойким веществом, он разрушался даже при кратковременном хранении.
Только в 1938 году двум учёным из Оксфордского университета, Говарду Флори и Эрнсту Чейну удалось выделить пенициллин в чистом виде. В связи с большими потребностями в медикаментах во время Второй мировой войны массовое производство этого лекарства началось уже в 1943 году. В 1945 году Флемингу, Флори и Чейну за их работу была присуждена Нобелевская премия.
В СССР первый советский антибактериальный препарат под названием «Крустозин» был получен советским микробиологом Зинаидой Ермольевой в 1942 году.
Изобретённый Ермольевой препарат в конце 40-х годов исследовали зарубежные учёные и пришли к выводу, что по своей эффективности он в 1,4 раза превосходит заокеанский пенициллин. Тогда Зинаида Ермольева и получила почётное имя — «Мадам Пенициллин».
Приблизительно с конца шестидесятых годов XX века до 2017 года фармакологи модифицировали уже известные препараты вслед за появлением резистентности бактерий к существующим, всё это время новые антибиотики не были найдены, и в мае 2017 года было объявлено о синтезе препарата, являющемся принципиально новым антибиотиком, а в 2018 году учёные объявили о создании нового класса антибиотиков на его основе.
Что такое чувствительность к антибиотикам?
Чувствительностью различных микроорганизмов к антибиотикам называется такое свойство микроорганизмов, когда они в ответ на действие препарата гибнут или приостанавливают свое размножение.
Для того чтобы лечение с помощью антибактериальных средств было успешным, особенно в том случае, если инфекция хроническая, нужно сначала определить, какова чувствительность к антибиотикам тех микробов, которые вызвали заболевание.
Минимальная концентрация лекарства, которая затормозила развитие инфекции, является мерой чувствительности микроорганизмов к антибиотику. Всего в медицине выделяют три категории устойчивости микробов:
а) Высокой устойчивостью обладают микробы, которые не подавляются, даже если в организм введена максимальная доза лекарства.
б) Умеренная устойчивость микробов – это когда они подавляются, если организм получил максимальную дозу препарата.
в) Микробы со слабой устойчивостью гибнут при введении умеренных доз антибиотика.
Каковы правила приема антибактериальных средств
Что такое антибиотик? Исходя из названия, можно высказать предположение, что главное предназначение медикаментов – подавление роста или уничтожение бактерий и грибков. Лекарства могут быть искусственного или природного происхождения. Особенность применения антибиотика – это направленное, а главное — эффективное, воздействие на бактерии, вызывающие заболевание. Однако для вирусов он абсолютно безвреден.
Каждый антибиотик, инструкция к которому индивидуальна, может быть эффективен только в том случае, если соблюдается ряд правил.

1) Верный диагноз поставит только врач, поэтому при первых симптомах заболевания следует обратиться к специалисту.
2) Что такое антибиотик? Лекарство, воздействующие на конкретных возбудителей болезни. При каждом заболевании следует принимать необходимые и назначенные препараты, которые будут эффективны при данном диагнозе.
3) Ни в коем случае не следует пропускать прием назначенных медикаментов. Следует обязательно закончить курс лечения. Также не следует завершать лечение при первых признаках улучшения. Тем более, что многие современные антибиотики предусматривают лишь трехдневный курс лечения, требующий приема таблеток один раз в сутки.
4) Не стоит копировать назначенные медиком препараты или совершать прием антибиотиков при похожих (по мнению заболевшего) показаниях. Самолечение может быть опасным для жизни шагом. Симптомы заболеваний могут быть схожими, тогда как верный диагноз может поставить исключительно специалист.
5) Не менее опасным является использование медикаментов, которые не были назначены лично вам. Подобное лечение существенно затрудняет диагностику заболевания, тогда как отсрочка начала необходимого лечения может иметь нежелательные последствия.
6) Особенно внимательными следует быть родителям. Им не следует настаивать на том, чтобы врач назначил малышу антибактериальные средства. Также ни в коем случае не следует давать ребенку антибиотики, если лечащий врач не назначал подобные препараты.
Названия таблеток, какие можно принимать при бронхите
Многих больных интересуют названия антибиотиков при бронхите у взрослых в таблетках. Некоторые пытаются, опираясь на опыт других, самостоятельно подбирать себе лечение. Но все же, чтобы избежать тяжелых последствий, лучше оставить эту прерогативу профильным специалистам.
Азитромицин
При бронхите у взрослых нередко назначается Азитромицин. Препарат содержит действующее вещество с таким же названием, относящееся к макролидам из группы азалидов. Спектр его действия достаточно широкий. Его производят различные российские фармакологические компании.
Сумамед
Еще один популярный антибиотик при бронхите — Сумамед. Это бактериостатическое антибактериальное средство, содержащее азитромицин. Производится он в Хорватии. Это более дорогой аналог отечественного Азитромицина. Курсовая доза препарата — 1,5 г. Принимают его за 1 час до или спустя 2 часа после приема пищи.
Аугментин
При бронхите может назначаться Аугментин. Препарат содержит амоксициллин и клавулановую кислоту. Присутствие последней защищает амоксициллин от разрушения бета-лактамазами. Благодаря этому спектр действия Аугментина заметно расширяется. Производится антибиотик в Великобритании.
Солютаб Флемоксин
В Нидерландах производят препарат Флемоксин Солютаб, применяемый при бронхите. Он содержит амоксициллин (полусинтетический пенициллин). Таблетку глотают целиком, разжевывают или предварительно растворяют в воде с образованием сиропа/суспензии.
Супракс
При бронхите также применяется Супракс. Он содержит цефиксим — полусинтетический антибиотик из группы цефалоспоринов III поколения, оказывающий бактерицидное действие. Таблетку проглатывают, запивая стаканом чистой воды, или из нее готовят суспензию и сразу выпивают. Производится препарат в Италии.
Бисептол
При бронхите у взрослых часто назначается Бисептол. Это комбинированный противомикробный препарат, состоящий из сульфаметоксазола и триметоприма. Он сразу борется с большим перечнем микробных агентов. Принимают Бисептол внутрь после еды. Доза назначается индивидуально. Бисептол производится в Польше.
Зиннат
Антибиотик Зиннат также пользуется популярностью при бронхите. Он содержит цефуроксим — антибактериальное средство из группы цефалоспоринов II поколения с бактерицидным действием. Для оптимального всасывания препарат рекомендовано принимать после еды. Производится Зиннат в Великобритании.
Доксициклин
При бронхите может назначаться Доксициклин. Препарат содержит одноименное действующее вещество, относящееся к полусинтетическим тетрациклинам. Это бактериостатический антибиотик, действующий на разнообразные патогены. У Доксициклина отечественные производители, и выпускается он в капсулах.
Ципрофлоксацин
При бронхите у взрослых уместно также назначение Ципрофлоксацина. Он содержит активный компонент с одноименным названием. Его выпускают российские и некоторые зарубежные фармацевтические компании. Это противомикробное средство широкого спектра действия группы фторхинолонов.
При применении натощак увеличивается всасываемость ципрофлоксацина.
Эритромицин
Еще один отечественный препарат — Эритромицин. Он относится к бактериостатическим макролидам. Согласно инструкции по применению таблетки Эритромицин при бронхите употребляются по 1-2 штуке 2-4 раза за день. Делают это обязательно в хорошем промежутке между приемами пищи (до или после должно пройти 1-3 часа). Таблетку нельзя делить и разжевывать.
Клацид
При бронхите назначают итальянские таблетки Клацид. Они содержат кларитромицин — полусинтетический макролид. Обычная рекомендованная доза препарата для взрослых — по 1 таблетке (250 мг) 2 раза в день. Принимают Клацид независимо от приема пищи на протяжении 5-14 дней.
Вильпрафен
Нидерландский препарат Вильпрафен при бронхите также зарекомендовал себя с лучшей стороны. Его действующее вещество — джозамицин. Это еще один вариант макролидов. Стандартная доза Вильпрафена — 1 таблетка (500 мг) 3 раза за день. Продолжительность лечения зависит от характера и тяжести инфекционного процесса.
Кларитромицин
Отечественный Кларитромицин при бронхите может стать альтернативой импортного Клацида. Они оба содержат антибиотик второго поколения из группы макролидов, которые воздействуют на многие микробные организмы, а также имеют аналогичные схемы применения.
Цифран
Индийские таблетки Цифран также применяются при бронхите. Они содержат ципрофлоксацин — противомикробное вещество широкого спектра действия из группы фторхинолонов. У Цифрана бактерицидное действие. Если его употреблять на голодный желудок, то действующее вещество быстрее попадает в системный кровоток.