Питательные вещества для борьбы с саркопенией
Если вы потребляете недостаточно калорий, белков или некоторых витаминов и минералов, вы имеете более высокий риск потери мышечной массы. Получение более высоких доз некоторых ключевых питательных веществ может способствовать росту мышц или улучшению результатов физических упражнений.
1. Белок
Повышенное содержание белка в вашем рационе будет способствовать улучшению сигналов для создания и укрепления мышечной ткани. С возрастом мышцы становятся более устойчивыми к этому сигналу, так что необходимо потреблять больше белка для увеличения мышечного роста (ссылка).
В одном исследовании было установлено, что, когда 33 мужчины старше 70 лет потребляли пищу, содержащую по меньшей мере 35 граммов белка, это привело к увеличению роста мышц (ссылка). Другое исследование показало, что группе молодых людей требуется только 20 граммов белка за один прием пищи, чтобы стимулировать рост мышц. В третьем исследовании семь человек в возрасте старше 65 лет ежедневно принимали 15-граммов добавок незаменимых аминокислот, мелких строительных белковых блоков, благодаря которым обеспечивался рост мышц (ссылка).
3. Омега-3 жирные кислоты
Потребление омега-3 жирных кислот через морепродукты или в добавках увеличит рост ваших мышц (ссылка). Изучение 45 женщин показало, что ежедневный прием 2 граммов рыбьего жира в добавках в сочетании с силовыми упражнениями, способствует повышению прочности и объема мышц больше, чем силовые тренировки без рыбьего жира (ссылка). Часть этого преимущества может быть связана с противовоспалительным воздействием омега-3 жирных кислот. Тем не менее, исследования показали, что омега-3 может также активизировать рост мышц напрямую.
4. Креатин
Были проведены исследования, в которых определялось как влияет ежедневный прием 5 граммов добавки креатина на 357 взрослых со средним возрастом 64 лет. Когда участники принимали креатин, они получали больший эффект от силовых тренировок по сравнению с тем, когда они упражнялись без креатина (ссылка). Однако, креатин, вероятно, не может быть эффективен для борьбы с саркопенией, если используются в одиночку, без физических упражнений.
Вывод: белок, витамин D, креатин и омега-3 жирные кислоты могут улучшить рост мышц.
Факторы развития саркопении
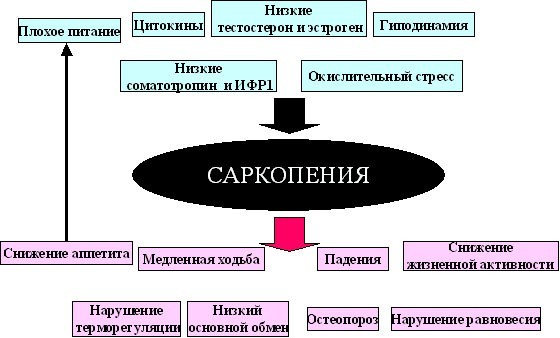
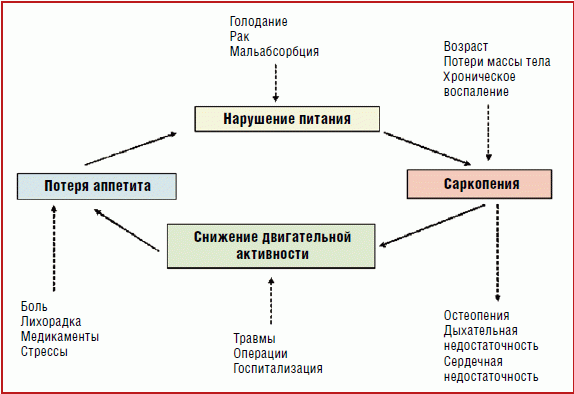
Как известно, уже после 25–30 лет любые регенеративные и восстановительные процессы в организме начинают постепенно замедляться. По сути, самый пик молодости является стартом естественного старения. С этого момента мышечная масса уменьшается в среднем на 0,5–1% ежегодно. Кроме того, снижаются качество и сила сокращения мышц. Так происходит, потому что процессы разрушения мышечных клеток (катаболизм) начинают преобладать над процессами их образования (анаболизм).
Несмотря на то что потеря мышечной массы наиболее часто является следствием естественного старения организма, считается, что дисбаланс между мышечным анаболизмом и катаболизмом могут вызвать и другие факторы.
- Гиподинамия
Ограничение или отсутствие двигательной активности – вторая после естественных возрастных изменений причина, приводящая к саркопении.
Наиболее колоссальная и быстрая потеря мышечной ткани наблюдается у людей, обездвиженных после травмы или вследствие тяжелой болезни. Так, человек с сепсисом может терять за сутки до одного килограмма мышечной массы.
Впрочем, обстоятельства бывают и менее драматичными. Отказ от привычной ежедневной физической активности уже через 2–3 недели отражается не только на состоянии мышц, но и на их удельном весе. Проще говоря, стоит на недельку-другую осесть дома у телевизора или компьютера, как те мышцы, что были «нажиты» регулярными прогулками, тренировками в спортзале или бассейне, начнут таять. Недостаток физической активности и ухудшение качеств и объема мышц – настоящий порочный круг. Дефицит движения зачастую сопровождается состоянием слабости, усталости и разбитости, что затрудняет возвращение к привычному ритму жизни.
- Несбалансированное питание
Скудный, однообразный рацион неминуемо ведет к потере веса и мышечной ткани. Особенно если не удовлетворяются ежедневные потребности в белке как источнике энергии и основного строительного материала для клеток и тканей организма.
К сожалению, рацион людей пожилого возраста зачастую грешит недостаточностью потребления пищи с высоким содержанием белка и энергии. Тому есть объективные причины: проблемы с зубами, деснами, глотанием, ухудшение перистальтики, снижение выработки желудочного сока, ферментов, хронические заболевания, которые ведут к нарушению переваривания пищи и усвоения питательных веществ.
Вместе с тем для сохранения мышечной массы и предотвращения саркопении в любом возрасте необходимо потреблять в среднем 0,75 г белка на килограмм веса.
- Хронические заболевания
После травмы или во время болезни воспалительный процесс служит сигналом организму разрушить и затем восстановить поврежденные группы клеток. Однако хроническая форма инфекций может привести к дисбалансу процессов разрушения и восстановления, что также чревато потерей мышечной массы.
Так, к болезням, которые сопровождаются высоким риском саркопении, относятся:
- ревматоидный артрит;
- воспалительные заболевания кишечника (например, болезнь Крона или язвенный колит);
- злокачественные опухоли;
- волчанка;
- туберкулез;
- тяжелые ожоги и др.
Снижение удельного веса мышечной ткани, ухудшение состояния мышечного корсета позвоночника и крупных костей скелета зачастую увеличивают частоту переломов и усугубляют проявления остеопороза.
Симптомы саркопении
Основным признаком саркопении за недостаточностью исследования проблемы и методов ее диагностики является снижение мышечной силы.
Косвенными признаками, указывающими на ухудшение состояния и качества мышечной ткани, могут служить:
- чувство постоянной физической слабости;
- отсутствие интереса к физической активности;
- потеря веса без объективных причин;
- быстрая утомляемость;
- трудности с поднятием предметов;
- снижение выносливости и т. д.
Впрочем, подобные симптомы составляют клиническую картину многих заболеваний. И это уже достаточный аргумент, чтобы обратиться за медицинской помощью и пройти обследование, которое поможет оценить объем и состояние мышечной ткани.
Народные рецепты от саркопении

В лечении саркопении могут помочь народные средства, но только одновременно с общепринятой терапией. Положительное действие на состояние мышечной ткани оказывает льнянка обыкновенная
Но поскольку это растение считается ядовитым, важно соблюдать правила приготовления и дозировки. В 200 мл кипящей воды засыпьте 1 ч
ложку сухой травы и настаивайте в течение 60 минут. Процедив, принимайте 3-4 раза в сутки до еды по 1 ст. ложке в течение трех недель.
Можно приготовить настой из полевого хвоща. 3 ст. ложки сырья залейте в термосе на ночь 500 мл кипящей воды. Процедив, принимайте по ½ стакана 3-4 раза в сутки до еды в течение месяца. Сделав перерыв на 10 дней, прием можно повторить. При использовании в комплексной терапии фитопрепаратов помните об индивидуальной непереносимости лекарственных трав и имеющихся противопоказаниях.
Для сохранения мышечной функции в питании должно быть достаточно продуктов, богатых аскорбиновой кислотой. Полезны киви, цитрусы, капуста, редис, лук и чеснок, а также компоты из шиповника, смородины, малины, земляники, черники, чай из листьев смородины, брусники (не менее двух стаканов в день за полчаса до приема пищи).
Саркопения – не приговор. Повернуть время вспять и предотвратить развитие недуга возможно. А помогут вам в этом физическая активность, правильное питание и витамины для здоровья мышц и костей.
Как лечить саркопению
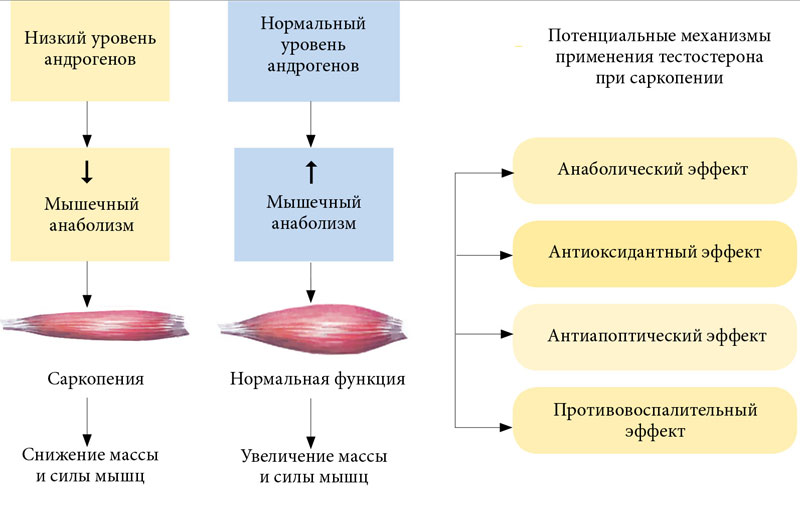
Положительный результат получен при лечении саркопении гормоном роста, инсулиноподобным фактором роста 1, тестостероном. Обнаружено, что применение фактора роста вызывает увеличение силы мышц у пожилых женщин после переломов.
При лечении саркопении исследуют возможности влияния на мышечные клетки эйкозапентаеновой кислоты, грелина. Предполагается, что меньшее число побочных эффектов и хороший результат достигается при лечении витамином D.
В организме после ряда превращений витамин D принимает свою гормональную форму – D-гормон. Это соединение влияет на метаболизм кальция в организме и сократительную функцию мышцы.
При низком содержании в крови D-гормона у пожилых пациентов учащаются падения, вызванные плохой координацией и мышечной слабостью. Дефицит D-гормона наблюдается в случаях:
- недостаточного поступления с пищей;
- ожирения из-за задержки в жировом депо;
- почечной, печеночной недостаточности.
При выборе терапевтической дозировки D-гормона учитывают, что у пожилых снижена чувствительность рецепторов клеток. Для лечения используется витамин D в активной форме – альфакальцидол.
Новые возможности лечения саркопении появились с привлечением к терапии ингибиторов миостатина. Недавние исследования показали, что в качестве лекарства от саркопении может выступать гормон окситоцин, ускоряющий восстановление мышечной ткани.
Диета
Как показывает медицинская статистика, после 65 лет в среднем человек потребляет недостаточное количество белка, витамина D, кальция. Это вызывается хроническими болезнями желудка, кишечника, слабостью жевательного аппарата.
Количество поступающего белка с пищей можно увеличить приемом пищевых добавок, содержащих смесь протеинов. Для предотвращения преждевременного старения необходимо:
- ввести в рацион протеины в соотношении 1 г на 1 кг веса, если нет противопоказаний;
-
снизить кислотность рациона, увеличив количество овощей и снизив долю злаков и мяса;
- принимать витаминные добавки фолиевой кислоты, витаминов D, В12.
Для здоровья мышц и скелета необходимо ежедневное пребывание на солнце. Считается, что 15 -30 минут прямой солнечной инсоляции лица и открытых кистей рук достаточно для поддержания необходимого количества витамина D в организме.
Физическая нагрузка
Главная мышца человека – сердце, работает с эмбрионального состояния до последнего вздоха. Скелетные мышцы также способны восстанавливаться и сокращаться всю жизнь.
Продуманный курс силовой нагрузки приводит к значительному улучшению состояния больных, но нагрузки должны быть достаточно интенсивными.
Потеря массы и силы в первую очередь наблюдается в крупных мышцах – четырехглавой бедра (квадрицепсе) и икроножной мышце. Правильно будет начинать занятия именно с этих мышц.
Прогноз
Деградация мышц, вызванная снижением физической активности, отрицательно влияет на обмен веществ, провоцирует раннее старение организма. Скорость атрофии поддается регуляции лекарственными средствами, питанием, силовой физической нагрузкой. Внимательное отношение в пожилом возрасте к своему здоровью позволяет замедлить старение, снизить риск переломов.
Повысьте физическую активность
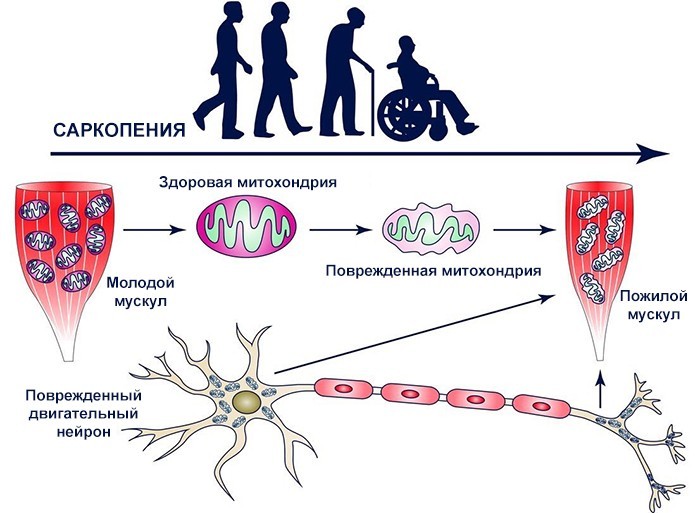
При отсутствии противопоказаний к занятиям спортом – это лучший способ наращивания мышечной массы. В качестве физической нагрузки отлично показывают себя любые аэробные упражнения, комплексные кардиотренировки на выносливость. Можно использовать тренажеры: велотренажер или беговую дорожку.
Для пожилых людей, которые страдают от хронической усталости, постоянной слабости, подойдет недолгая (но ежедневная) спортивная ходьба на небольшой скорости или регулярные прогулки.
Если здоровье позволяет, нужно добавить силовые упражнения с отягощением: они лучше справляются с восстановлением скелетной мышечной массы, чем кардионагрузки. В программу тренировок нужно включить: подъем тяжестей, растяжение эспандера.
Важно пытаться создать и преодолеть нагрузки, превышающие возможности мышц. Тогда мышечные волокна начнут сильнее растягиваться, подадут сигнал мозгу, чтобы тот активировал рост и восстановление клеток.
Диета при саркопении

Питание следует скорректировать таким образом, чтобы меню содержало больше белковой пищи, чем жиров и углеводов. По статистике пожилые люди потребляют белка значительно меньше нормы (самое распространенное ошибочное мнение — белок нужен только растущему организму)
Питаться важно регулярно, небольшими порциями, до 6 раз в сутки (редкие приемы пищи стимулируют отложение жира)
В меню включите продукты с высоким содержанием кальция и витамина D, от уровня которых зависит здоровье костей, мышц и суставов. Дефицитом витамина D страдают практически каждые девять человек из десяти, а низким уровнем содержания кальция в крови — семь из десяти. К концу августа дефицита витамина D быть не должно при условии, что в летние дни вы много времени проводили на улице с открытым лицом и руками.
К сожалению, многие пожилые люди обделены солнечным витамином из-за старения кожи и ряда заболеваний, при которых загорать нельзя. Получить же достаточное количество витамина D с пищей довольно сложно, поэтому возникает необходимость приема витаминов.
Для начала проверьте уровень кальция крови (в поликлинике анализ выполняется по полису обязательного медицинского страхования). При нормальных значениях кальция крови принимайте витамин D в профилактических дозах длительное время (2 капли в день или 14-15 капель 1 раз в неделю). Если вы принимаете поливитамины, количество капель витамина D должно быть пересчитано с учетом содержания его в принимаемых препаратах.
Общая рекомендация: с октября-ноября возьмите за правило с профилактической целью принимать по 2 капли витамина D в сутки. Жители северных регионов или средней полосы должны принимать витамин D постоянно, делая перерыв только на период активного солнечного излучения.
Достаточно эффективен для комплексной терапии старческой немощности активный метаболит витамина D — альфакальцидол, но этот препарат назначается врачом по специальным показаниям и требует периодического лабораторного контроля показателей уровня кальция и фосфора крови, креатинина (функции почек) и кальция мочи.
Устранение дефицита кальция

Остеопороз, довольно часто сопровождающий саркопению, в большинстве случаев болезнь недостатка кальция, восполнить который можно, употребляя в достаточном количестве кисломолочные продукты. Полезны твердые сыры и йогурт, содержащие легкоусваивающиеся молочные белки.
Но необходимо помнить о том, что молочные продукты являются источником холестерина. При повышенном содержании холестерина в крови употребляйте нежирные молочные продукты, а твердые сыры замените на мягкие сорта. Хорошо усваивается организмом кальций, который содержится в брокколи, листовой капусте, репе, рыбе. А вот от газированных напитков, щавеля, чая, кофе, алкоголя, табака следует отказаться.
Если не удается потреблять достаточное количество продуктов, богатых кальцием, препараты кальция можно приобрести в аптеке (компливит Кальций D3, кальцемин, кальций D3 никомед). В их состав входят соли кальция и небольшая профилактическая доза витамина D. Для профилактики дефицита кальция в дополнение к диете достаточно принимать половинную дозу от рекомендованной в инструкции, не опасаясь передозировки. Количество витамина D в этом случае нужно подбирать индивидуально, в зависимости от его содержания в таблетках.
Принимая препараты кальция и витамина D, контролируйте кальций в крови не реже 1 раза в год. При мочекаменной болезни обязательно проверьте наличие кальция в моче.
Лечение мышечной слабости

Что касается лечения, то важно строго придерживаться ряда правил. Прежде всего подобрать адекватную физическую нагрузку
Это могут быть упражнения, выполняемые дома, плавание, групповые занятия в зале, прогулки пешком. Молодые люди могут себе позволить тренировки в тренажерном зале.
А вот в пожилом возрасте, когда по ряду показаний физические нагрузки должны быть допустимыми и дозированными, упражнения рекомендуется проводить под контролем врача лечебной физкультуры. Для поддержания здоровья и долголетия хороши любые физупражнения.
Но для борьбы с саркопенией предпочтительнее — с отягощениями, так как они увеличивают синтез мышечного белка, нормализуют артериальное давление, улучшают чувствительность к инсулину, снижают риск переломов при падении. Потому желательно приобрести в спортивном магазине гантели весом 1-2 кг, а если такой возможности нет, то наполните водой две пластиковые бутылки емкостью 1-1,5 литра.
Силовые упражнения, подобранные врачом ЛФК, при ежедневных (или через день-два) занятиях помогут улучшить физическую форму и общее самочувствие. Ходьба, занятия на кардиотренажерах полезны для улучшения сердечно-сосудистой и дыхательной систем. Рекомендуется ходить с опорой на трость или с использованием скандинавских палок не менее трех километров в любом комфортном для вас режиме, но проходить их желательно одномоментно, без больших перерывов. Залог успеха — в регулярности занятий.
Наряду с лечебной физкультурой показаны физиопроцедуры и массаж конечностей. Миостимуляция на начальных стадиях укрепляет мышцы, которые лишены возможности выполнять даже незначительные физические нагрузки (например, при строгом постельном режиме). Действие электрических импульсов приводит к сокращению волокон мышц, усиливает местное кровообращение, улучшает метаболизм’ и восстановительные процессы в тканях.
Магнитно-резонансная терапия предполагает подачу сигналов поврежденным клеткам, что приводит к активации восстановительных процессов. Озонотерапия оказывает общее укрепляющее действие, улучшает питание тканей и микроциркуляцию, стимулирует иммунную защиту, обезболивает и снижает активность воспалительных процессов. При скованности и малоподвижности, болях в суставах дополнительно применяют инъекционное введение озоно-кислородной смеси. Такое лечение дает положительный эффект, помогая восстанавливаться тканям суставов.
Так как бороться с саркопенией?
Поднимайте тяжести
Силовые тренировки должны быть на первом месте, потому что это прямое предотвращение саркопении. Когда вы противостоите гравитации, ваши мышцы работают, и саркопения проигрывает. Когда вы покоряетесь гравитации, ваши мышцы ничего не делают, и саркопения побеждает.
Многие исследования показывают, что пожилые люди с помощью силовых тренировок могут не только поддерживать мышечную массу, но и набирать ее:
-
Даже сразу после операции на бедре пожилые люди могут использовать силовую тренировку, чтобы набрать мышечную массу.
-
У пожилых женщин тренировка с отягощениями вызывает гипертрофию и уменьшает воспаление.
-
Выжившие после инсульта (в возрасте 50–76 лет) смогли получить значительную гипертрофию с помощью силовых тренировок.
-
Даже у лиц старше 80 лет силовые тренировки противостоят эффектам саркопении.
Если пожилые люди могут нарастить мышечную массу, поднимая тяжелые вещи, у саркопении нет шансов.
Ешьте больше белка
У пожилых людей эффективность усвоения белка хуже, чем у населения в целом. Чтобы получить тот же объем синтезированного мышечного белка, им нужно съесть намного больше белка, чем молодым людям. Недавние исследования показывают, что потребление как минимум 1,0–1,3 г белка на 1 кг веса тела – наиболее подходящая доза для поддержки азотного баланса у здоровых и слабых пожилых людей. Белка может потребоваться даже еще больше, поскольку достижение азотного баланса не всегда идет оптимальным образом. В исследованиях, в которых сравнивают пожилых людей, тренирующихся с отягощениями и потребляющих дополнительный белок, с пожилыми людьми, тренирующимися с отягощениями, но не потребляющими дополнительный белок, показано, что только пожилые люди, которые потребляют дополнительный белок, набирают мышечную массу.
Убедитесь, что белок, который вы едите, в основном животного происхождения. Такие продукты, как мясо, сывороточный белок, яйца и молочные продукты, намного эффективнее стимулируют синтез мышечного белка, чем растительные источники белка.
Получите солнечный свет и принимайте витамин D
Витамин D жизненно важен для борьбы с саркопенией. У многих пожилых людей наблюдается дефицит этого витамина, а он повышает выработку тестостерона и уменьшает саркопению, особенно у женщин.
Солнечный свет также жизненно важен для увеличения выработки оксида азота, который имеет тенденцию к падению и способствует саркопении, так как нарушается синтез мышечного белка.
Обычно я предпочитаю только солнечный свет, но многим пожилым людям при снижении выработки витамина D нужен и свет, и добавки.
Проверьте свой уровень гормонов
Для пожилых мужчин низкий уровень тестостерона является огромным фактором риска развития саркопении. Недостаток тестостерона затрудняет наращивание и сохранение мышечной массы, поэтому даже если вы будете тренироваться и получать дополнительный белок для борьбы с саркопенией, вы не получите удовлетворительные результаты. Оптимизируйте свой уровень тестостерона с помощью естественных средств или, если требуется, с помощью добавок.
Женщины также нуждаются в тестостероне, хотя и в меньших количествах, поэтому рекомендуется проверять его уровень. У пожилых женщин применение заместительной гормональной терапии также связано с более низким риском саркопении.
Разберитесь с воспалением
Пациенты с саркопенией более склонны к воспалению. У более пожилых женщин, например, более высокие уровни воспалительного цитокина IL-6 были связаны со снижением силы и скорости ходьбы.
Ешьте много морепродуктов и рыбьего жира и избегайте растительных масел.
Восстанавливайтесь после тренировок с достаточным количеством белка, калорий и жиров.
Не переедайте. Мало того, что переедание регулярно вызывает воспаление, оно может увеличить внутримышечный уровень жира в мышцах, что ухудшает функцию мышц и усугубляет саркопению.
Уменьшите свою жировую массу
В течение многих лет исследователи предполагали, что ожирение приводит к саркопении. Это имеет некоторый смысл. Чем вы слабее, тем меньше проявляете достаточную физическую активность, нужную для сохранения формы и подтянутости. Однако последние исследования показывают, что причинно-следственная связь другая: избыток жировой ткани секретирует воспалительные адипокины, которые ухудшают функцию и структуру мышц. Становится более понятным, как ожирение может способствовать саркопении.
Принимайте гормональные добавки
Привести тело в норму можно при помощи курсов специальных пищевых добавок. У мужчин старше 40 лет часто наблюдается острая нехватка тестостерона и ДГЭА (стероїдного гормона). У женщин гормональный дисбаланс часто наблюдается в период после менопаузы – падает уровень эстрадиола. Компенсировать нехватку можно добавками:
- Урокортин-2 – вещество стимулирует выработку адренокортикотропного гормона (АКТГ). Он сильно замедляет процесс атрофии мышц, но не помогает их наращивать.
- Заместительная гормонотерапия для женщин (Фемостон, Дивитрен, Трисеквенс, Клиогест и др.) поможет бороться с саркопенией после менопаузы. Курс приема лекарств нацелен на замещение веществ, которые женский организм уже не может вырабатывать. Гормонотерапия уменьшает риск потери мышечной массы (связаной с гормонами).
- Тестостерон и добавки, которые его содержат, рекомендуется принимать мужчинам в пожилом возрасте, когда организм уже не может сам покрыть потребность в этом гормоне.
Проблемы со здоровьем, связанные с потерей мышечной массы или атрофией мышц
Саркопения связана с рядом плохих результатов в отношении здоровья:
-
в 3,5 раза возрастает риск смертности;
-
в 3 раза возрастает риск снижения функций организма;
-
большой риск падений;
-
более высокий шанс госпитализации.
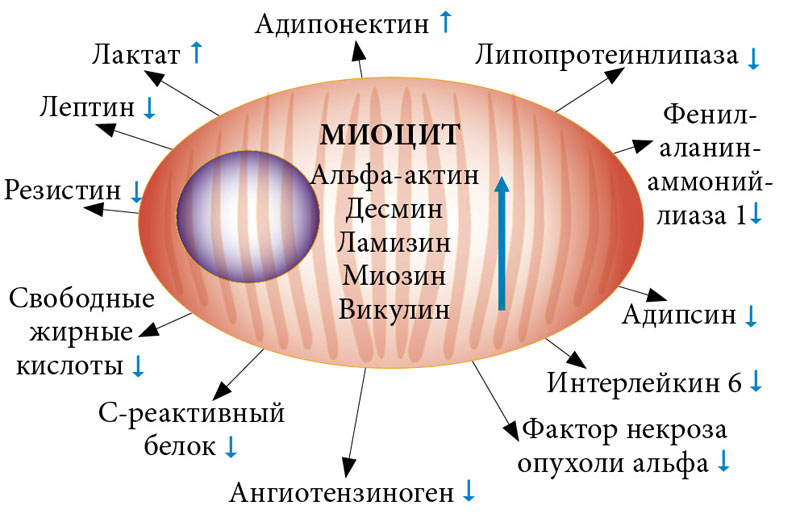
Мышцы представляют собой эндокринный орган, испускающий гормональные сигналы, которые регулируют обмен веществ, воспаление и функции организма.
Мышцы также образуют метаболический резервуар для поддержки и восстановления после физической травмы – раны, ушиба, повреждения тканей. Когда мышечная масса падает до крайне низкого уровня, это означает, что вы не только с большей вероятностью будете госпитализированы, но и с большей вероятностью никогда не доберетесь до больничной койки.
Хуже того, саркопения – это не просто потеря мышечной массы:
-
это деградация мышечной ткани;
-
это преобразование быстро сокращающихся мышечных волокон типа 2, способных выдерживать большие нагрузки и высокую интенсивность, в медленно сокращающиеся мышечные волокна типа 1, способные выдерживать только более легкие нагрузки и более низкие интенсивности;
-
это потеря двигательных единиц в мышце, в результате чего немногие оставшиеся двигательные единицы становятся вялыми и восстанавливаются дольше;
-
это потеря сердечной силы, отчего ухудшается сердечно-сосудистая функция;
-
это нарушение функции сухожилий, снижение силы и подвижности и повышение риска травм.
Осложнения гипопаратиреоза
Осложнения гиперпаратиреоза, прежде всего, вызваны слишком малым количеством кальция в костях и повышенным уровнем кальция в крови. Осложнения включают в себя:
- остеопороз;
- почечные камни;
- сердечно-сосудистыезаболевания;
- неонатальный гиперпаратиреоз (запущенныйгиперпаратиреоз у беременных женщин может привести к снижению уровня кальция у новорожденных).
При резком падении уровня кальция в крови развивается тетания —гипокальциемический криз. Судорожный приступ возникает спонтанно или в результате действия внешнего раздражителя — механического, акустического, гипервентиляционного, реже с предупреждающих симптомов (общей слабости, парестезии в области лица и в кончиках пальцев с быстрыми подергиваниями отдельных мышц), а уже потом — тонические/ клонические судороги.
При спазме мускулатуры рук усиливается тонус сгибательных мышц, когда рука принимает позицию «руки акушера».
При мышечных судорогах в ногах сильнее напрягаются разгибательные мышцы, когда ступня сгибается в виде «конской стопы».
Во время приступов тетании пациент, находясь в сознании, испытывает сильные боли. Спазм гладкой мускулатуры может проявиться печеночной или почечной коликой. При развитии бронхоспазма и ларингоспазма резко нарушается дыхание и возникаетопасность для жизни больных гипопаратиреозом, особенно детей.
Необратимый характер при гипопаратиреозе носят осложнения, обусловленные длительной недостаточностью кальция — катаракта, кальцификация тканей мозга (болезнь Фара) и других органов.
Беременность
Если вышедшая из яичников яйцеклетка получает оплодотворение, гормональный фон женщины резко меняется. Обычного снижения уровней эстрогена и прогестерона в конце менструального цикла не происходит, месячные не наступают.
Новый гормон – хорионический гонадотропин, который вырабатывает развивающаяся плацента, выступает на первый план, стимулируя яичники производить более высокие уровни эстрогена и прогестерона, которые нужны для поддержания беременности. Именно на измерении уровня этого гормона построены тесты на беременность.
К четвертому месяцу беременности плацента является основным производителем эстрогена и прогестерона, которые на данном этапе вызывают утолщение стенок матки, увеличивают объем циркулирующей крови и расслабляют мускулатуру, чтобы предоставить место развивающемуся плоду. Прогестерон и гормон релаксин способствуют расслаблению связок и мышц – все это направлено на облегчение прохождения плода сквозь родовые пути. С приближением родов новые гормоны – вазопрессин и окситоцин – начинают производиться для обеспечения сокращения матки и производства молока.
После рождения ребенка уровни гормонов вновь меняются, приводя к изменениям в организме. Матка возвращается в свое нормальное состояние, улучшается мышечный тонус тазовой области и уровень кровоснабжения возвращается к нормальному.
Таблица 3. Менопауза, андропауза, адренопауза. Снижение уровня гормонов
|
Состояние |
Уменьшение выработки |
|---|---|
|
Менопауза |
Эстроген (эстрадиол) |
|
Андропауза |
Дегидроэпиандростерон |
|
Адренопауза |
Андрогены |
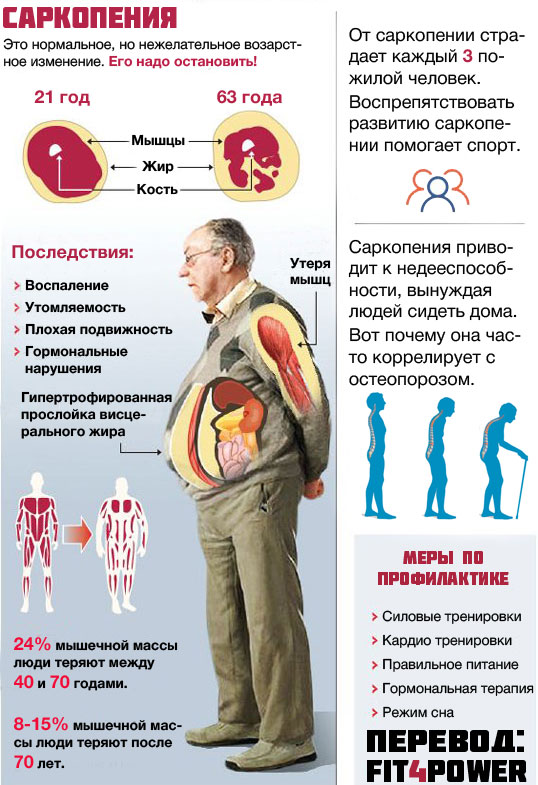
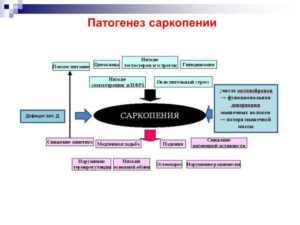
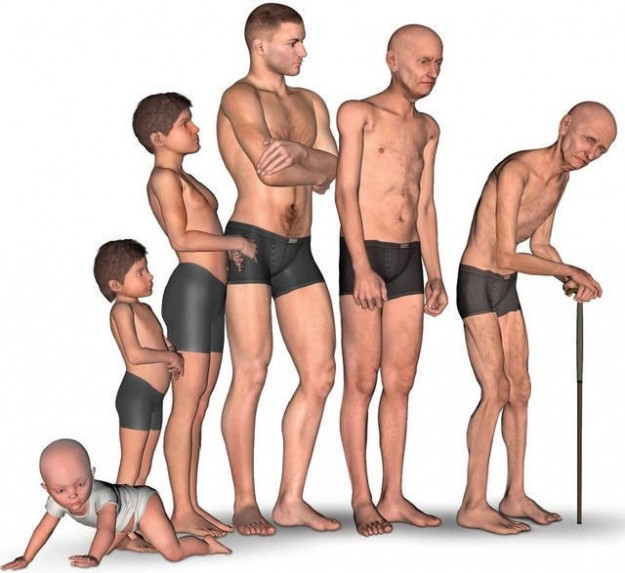
Саркопения – ключевой маркер старения. Как предотвратить потерю мышечной массы? (Ч.1)

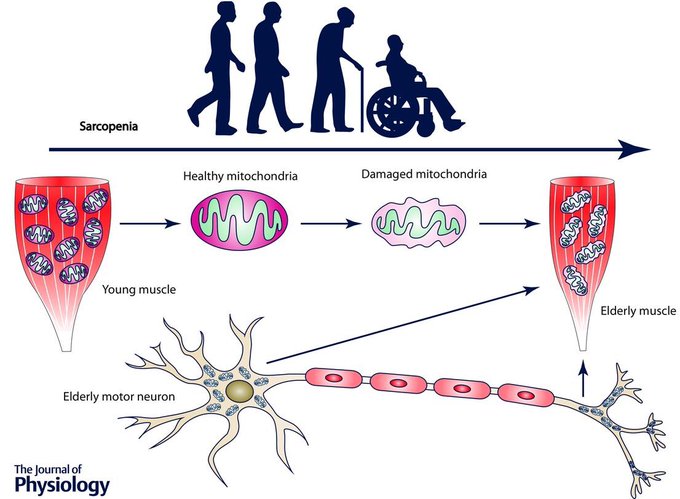
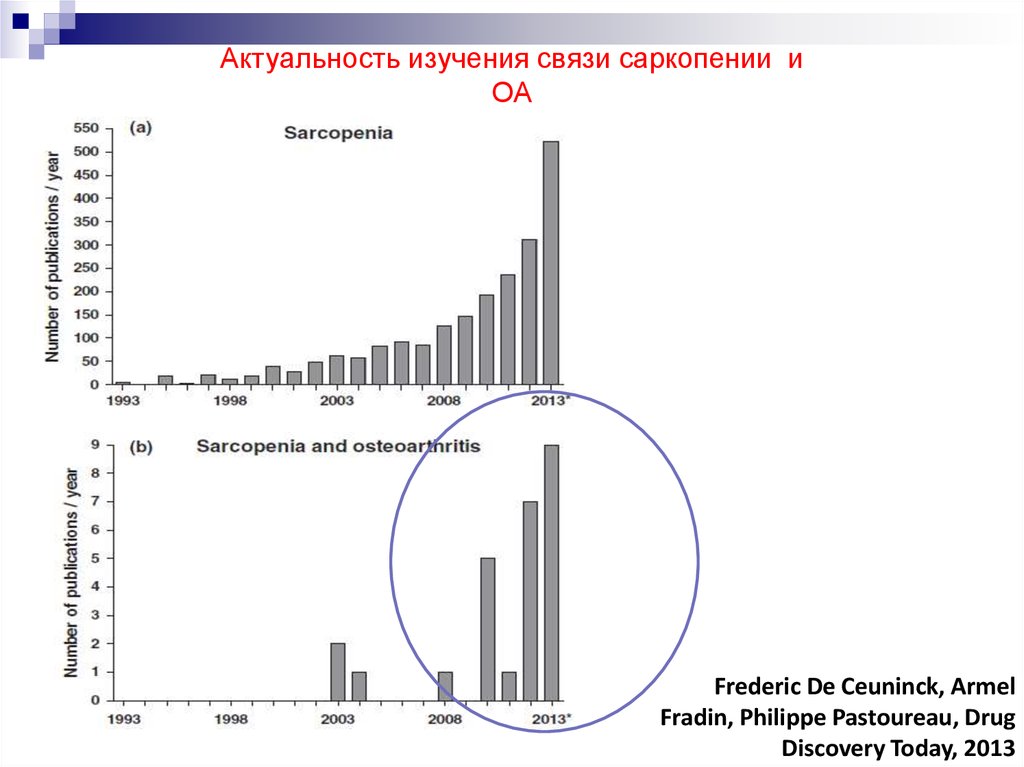
Состояние скелетной мускулатуры в сохранении здоровья и увеличении продолжительности жизни долго оставались недооцененными, но в последние 15 лет отношение изменилось. Саркопения признана одним из пяти основных факторов риска заболеваемости и смертности у лиц старше 65 лет.
Саркопения
Что такое саркопения?
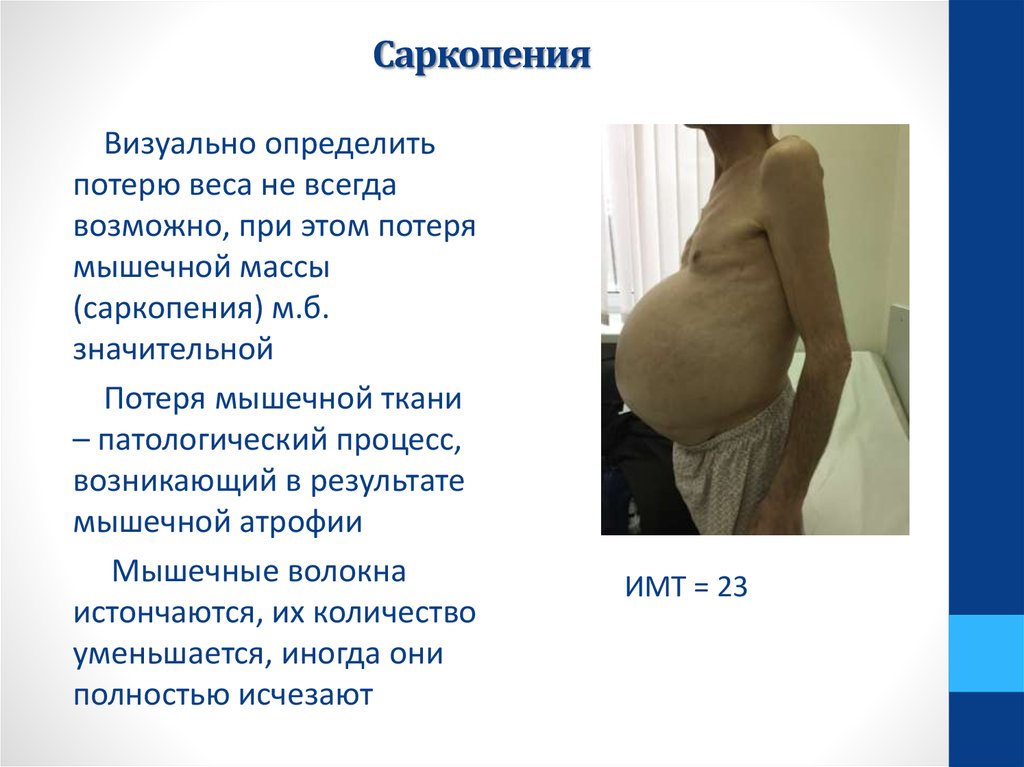
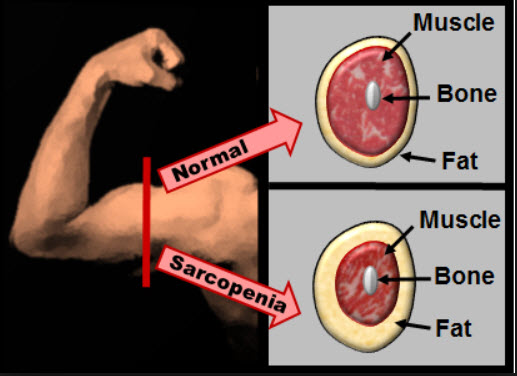
Саркопения ( от греч. sarx – плоть + penia – снижение ) – дегенеративная потеря мускулатуры, ухудшение качества мышечных волокон и снижение силы сокращения мышц.
Этиология
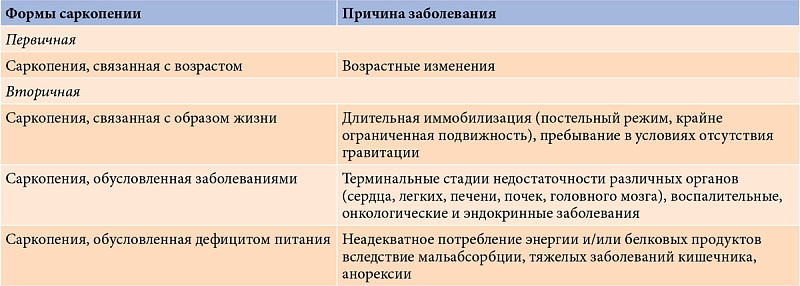
В подавляющем большинстве случаев саркопения связана со старением организма, поэтому чаще выявляется у пожилых людей. Однако это состояние встречается и у молодых. Классификация потери мышечной ткани выделяет первичную и вторичную саркопению, последняя подразделяется на формы в зависимости от причины заболевания.
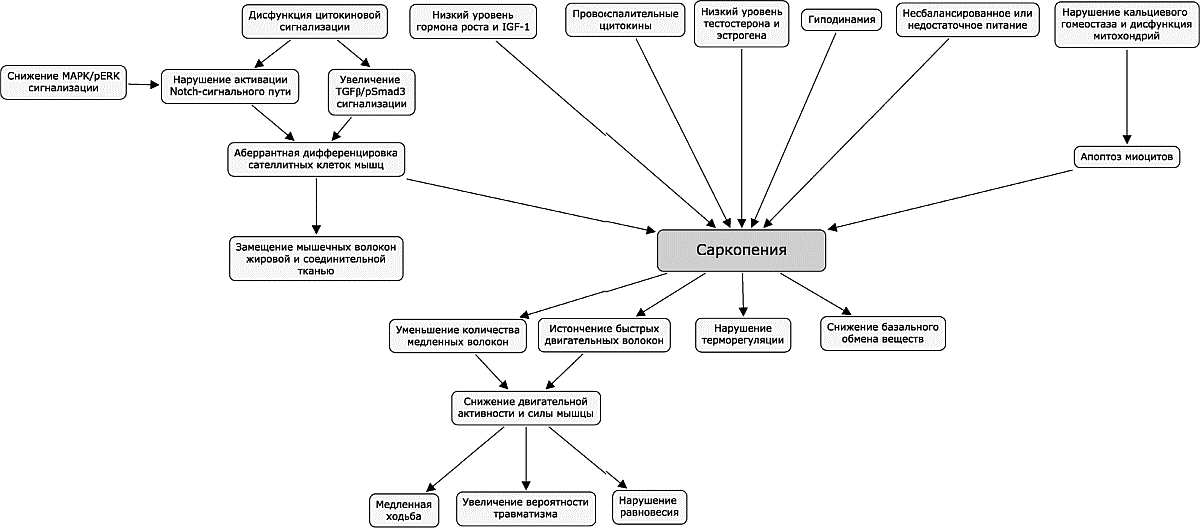
Первичная саркопения обусловлена рядом факторов: гормональной перестройкой и снижением уровня половых гормонов, уровня соматотропного гормона, увеличением содержания кортизола, снижением уровня витамина D и D-гормона, активизацией процессов апоптоза, митохондриальной дисфункцией и т.д.
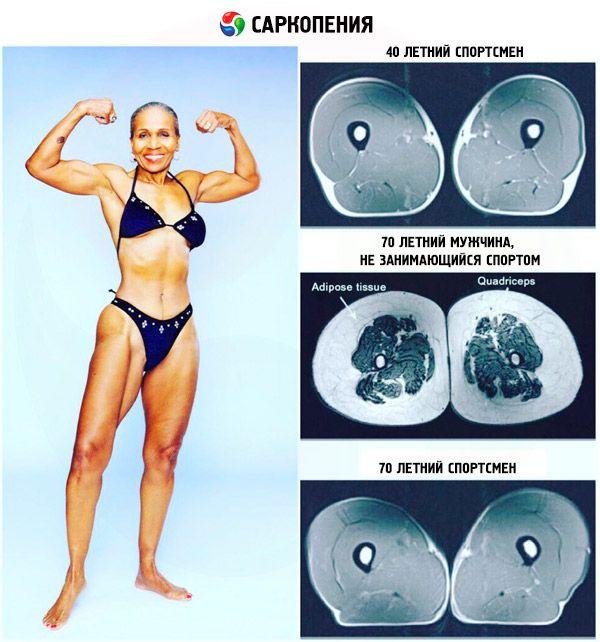
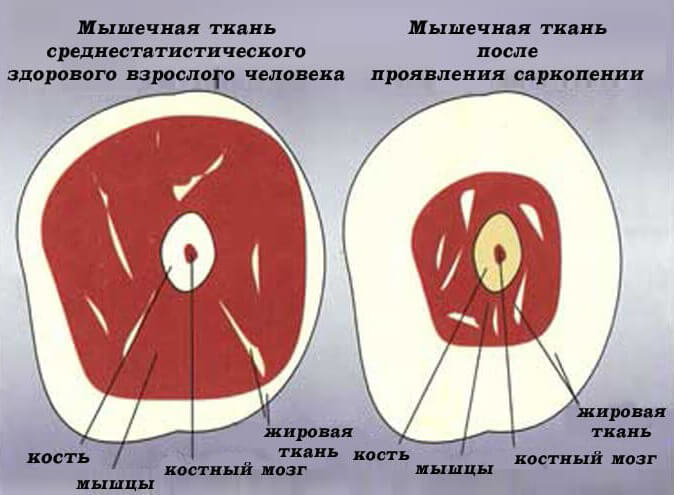
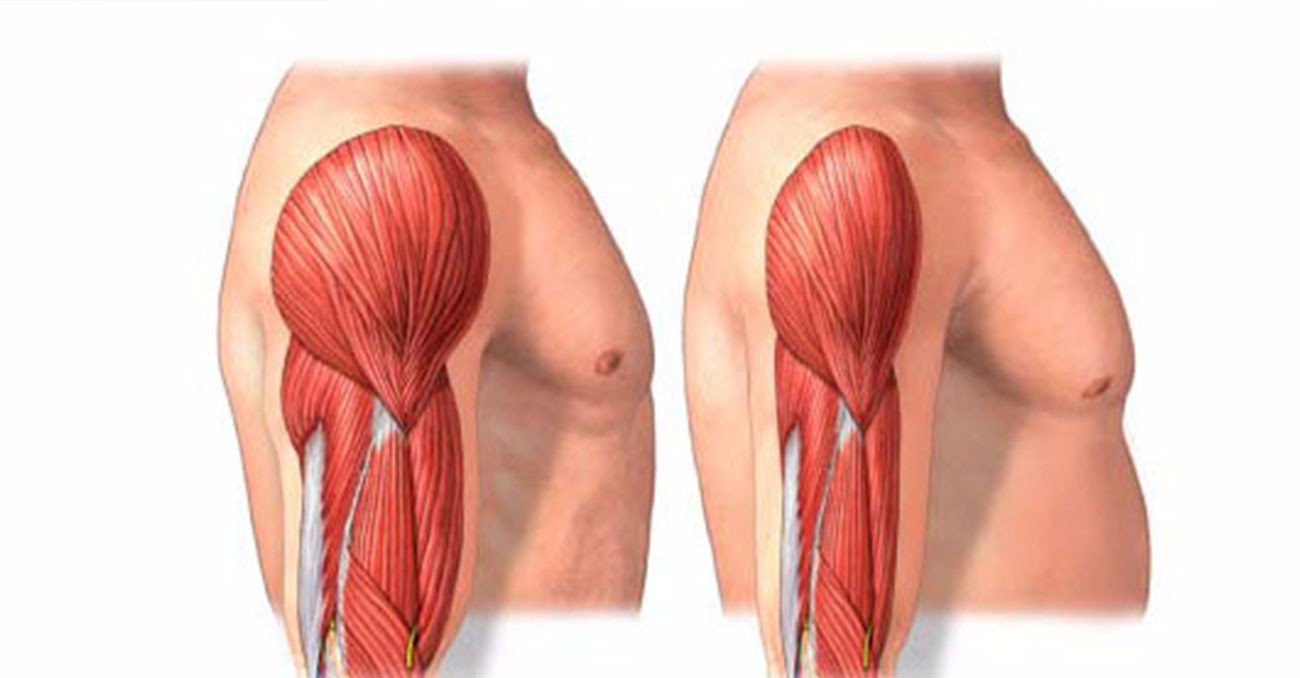
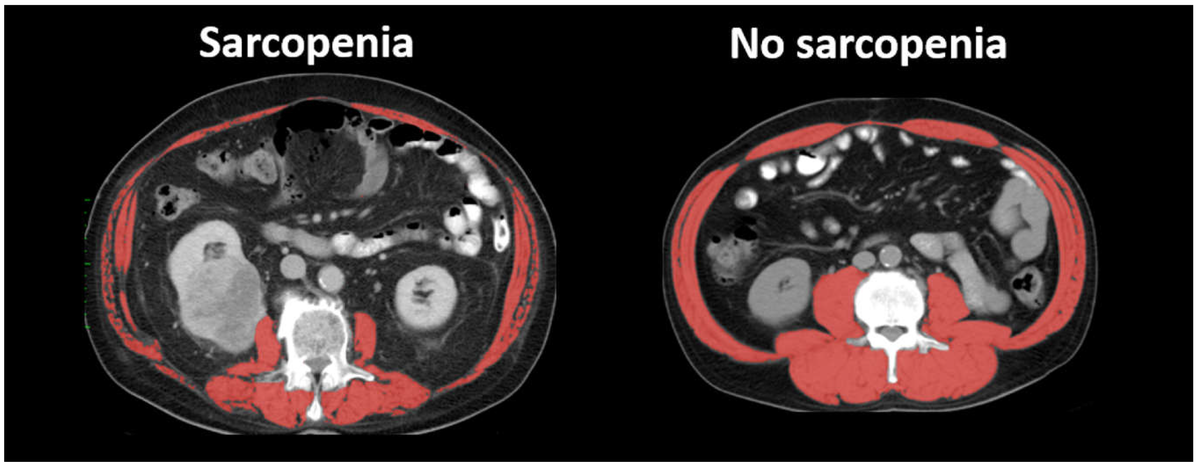
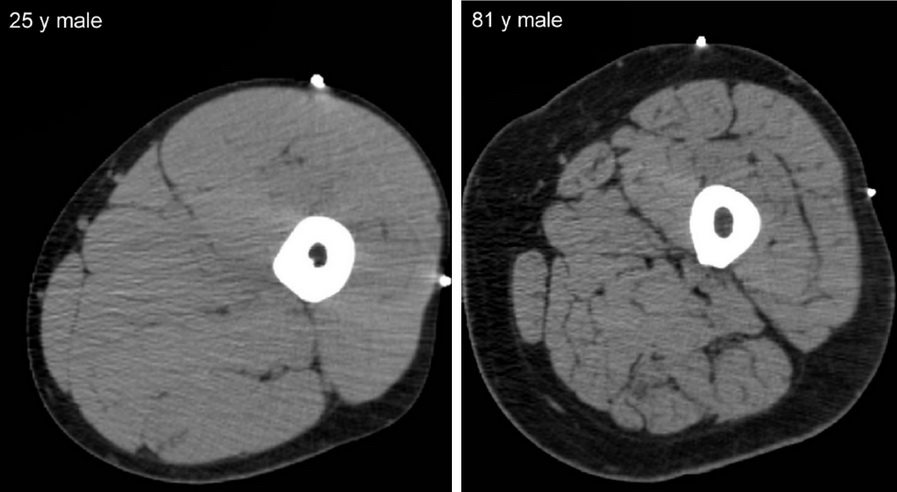
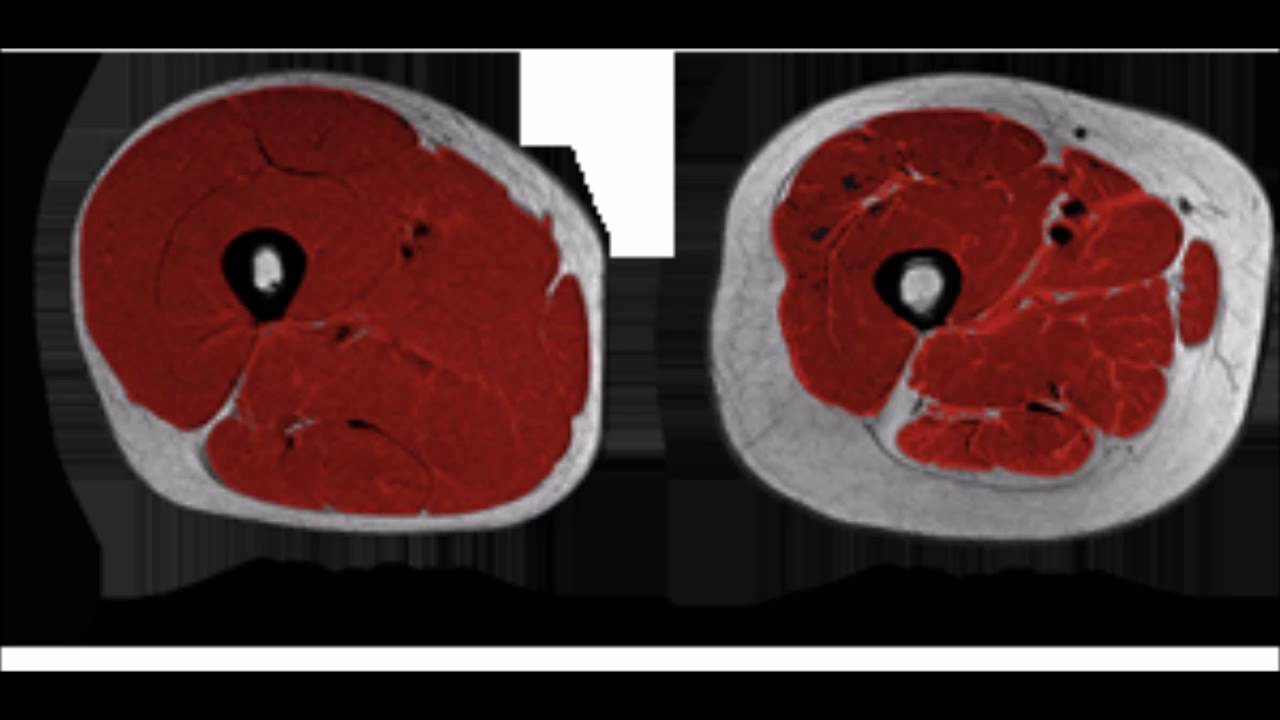
Во многих случаях, уменьшение мышечной массы происходит без уменьшения массы тела вследствие замещения мышечной ткани жировой.
Замещение мышечной массы жиром. Слева 25 лет. Справа 63 года
В случае первичной саркопении процесс носит необратимый и прогрессирующий характер. Именно эти пациенты нуждаются в грамотной диагностике и лечении. Уже после 40 лет, человек ежегодно теряет от 0,5 до 1,2% мышечной массы, а после 50 лет, в среднем, 3% мышечной силы.
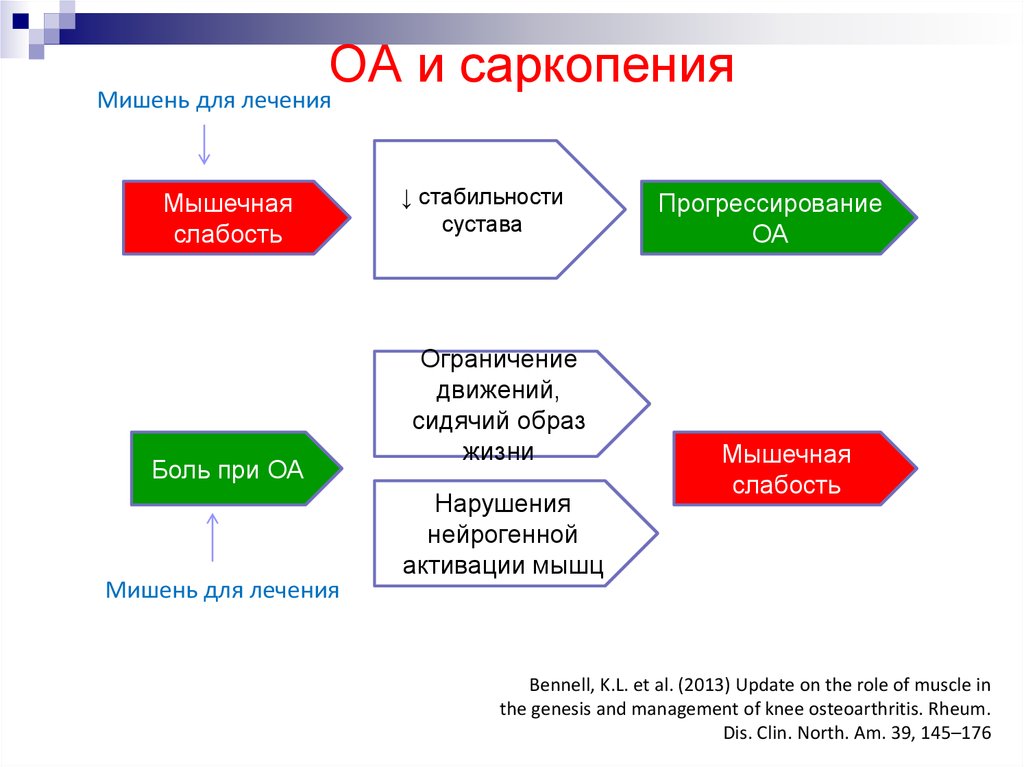
Это не только ограничивает способность выполнять многие рутинные действия , но и сокращает продолжительность жизни. Саркопения вызвана дисбалансом между сигналами роста мышечных клеток и сигналами разрыва. Процессы роста клеток называются “анаболизмом”, а процессы разрушения,- “катаболизмом”.
Однако, со временем, организм прекращает адекватно реагировать на сигналы катаболизма и баланс нарушается.
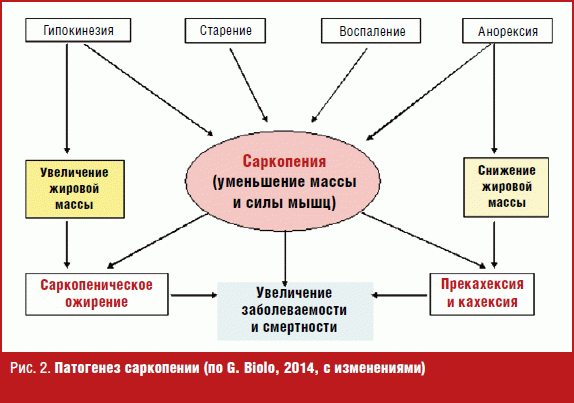
Четыре фактора, которые ускоряют мышечную потерю
Хотя старение является наиболее распространенной причиной саркопении, есть и другие факторы, которые вызывают дисбаланс мышечного анаболизма и катаболизма.
1. Малоподвижный образ жизни
Отказ от нагрузок – спусковой механизм саркопении, который приводит к быстрой потере мышечной массы и слабости.
Постельный режим или иммобилизация после травмы также быстро приводят к быстрой потере мышц. Для уменьшения мышечной массы и силы достаточно двух-трех недель уменьшения нагрузок. Периоды малой активности могут стать порочным кругом. Мышечная сила уменьшается, что приводит к большей усталости и затрудняет возвращение к нормальной деятельности.
2. Несбалансированная диета
Низкокалорийные и низкобелковые диеты становятся более распространенными при старении из-за изменения вкусовых ощущений, проблем с зубами, деснами, глотанием или из-за повышенной сложности покупки и приготовления пищи.
Чтобы предотвратить саркопению, ученые рекомендуют употреблять 25–30 г белка при каждом приёме пищи.
Влияние воспалительных процессов на потерю мышц
3. Воспаление
Хронические или продолжительные заболевания могут спровоцировать воспаления, которые нарушают нормальный баланс разрушения и заживления и приводят к потере мышечной массы. Например, исследование пациентов с длительным воспалением по причине хронической обструктивной болезни легких (ХОБЛ) также показало, что у пациентов уменьшалась мышечная масса.
Примерами других заболеваний, которые провоцируют длительные воспаления, являются ревматоидный артрит, воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит, волчанка, васкулит, тяжелые ожоги и хронические инфекции, например, туберкулез.
4. Сильные нагрузки на организм вследствие болезни
Саркопения чаще встречается при ряде заболеваний, которые увеличивают нагрузку на организм.
Пациенты с хроническим заболеванием печени и до 20% людей с хронической сердечной недостаточностью испытывают саркопению.
О том, как бороться с саркопенией и даже обратить её вспять в зрелом возрасте, читайте в нашем следующем материале.
#саркопения #мышцы #активное долголетие #физиология #креатин
Инсулинорезистентность: причины и факторы риска
Резистентность к инсулину может быть генетической, например, когда организм вырабатывает гормон с аномальной структурой (так называемый мутированный инсулиновый синдром).
Снижение чувствительности к инсулину также может быть результатом избытка инсулин-действующих гормонов, таких как:
- кортизол (синдром Кушинга);
- глюкагон;
- гормон роста (акромегалия);
- гормоны щитовидной железы (гипертиреоз);
- гормон паращитовидной железы (первичный гиперпаратиреоз);
- андрогены.
Однако наибольший риск развития резистентности к инсулину возникает у людей, борющихся с избыточным весом и ожирением, поскольку жировая ткань делает их их организм наиболее устойчивыми к инсулину.
Жировая ткань способствует возникновению резистентности к инсулину двумя способами:
- вырабатывая гормональные вещества, которые оказывают обратное действие к инсулину или ингибируют (подавляют) эффекты его действия;
- посредством прямой секреции в кровь так называемых свободных жирных кислот (ПНЖК).
С их избытком организм начинает использовать их в качестве источника энергии вместо глюкозы. Как следствие, глюкоза не сжигается в тканях, и ее уровень в крови повышается. Затем организм, чтобы поддерживать надлежащий уровень сахара в крови, увеличивает секрецию инсулина.
Другие факторы риска включают в себя:
- возраст (риск заболеть увеличивается с возрастом);
- пол (у мужчин чаще диагностируется абдоминальное ожирение, которое является фактором высокого риска развития чувствительности к инсулину);
- низкая физическая активность;
- высококалорийная диета;
- использование диабетогенных препаратов (глюкокортикостероиды, диазидные диуретики, ингибиторы протеазы ВИЧ, противозачаточные таблетки, петлевые диуретики, блокаторы Са-каналов);
- алкоголь и курение;
- беременность.

Низкая физическая активность
Инсулинорезистентность: диагностика
Резистентность к инсулину можно диагностировать несколькими способами (европейские нормы):
- Тест на глюкозу. Состоит в том, чтобы давать пациенту глюкозу и наблюдать за реакцией его организма: секрецией инсулина, уровень регуляции уровня глюкозы в крови и уровень абсорбции глюкозы.
- HOMA (метод оценки гомеостатической модели). Пациент сдает кровь, в которой определяется концентрация глюкозы и инсулина. Затем на этом основании, используя соответствующую формулу, рассчитывается так называемый индекс инсулинорезистентности (HOMA-IR). Формула: HOMA-IR = глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) /22,5.
- Метаболический клэмп-тест — определение скорости инфузии глюкозы. Предусматривает одновременное введение пациенту глюкозы и инсулина в капельном режиме. При этом количество инсулина не изменяется, а количество глюкозы изменяется. Этот метод — лучший, потому что он доказал свою эффективность в определении реальной степени инсулинорезистентности, в отличие от метода HOMA, который в некоторых ситуациях может давать неоднозначные результаты. К сожалению, из-за сложного процесса и высокой стоимости тестирования оба анализа проводятся редко.

Тест на глюкозу