Каковы причины гипертонического криза?
Все факторы развития болезни можно подразделить на две группы, собственно соматические заболевания, которые является глубокими, фундаментальными причинами и триггерные факторы, запускающие патологический процесс.
Первые:
Патологии сердечнососудистой системы. Такие как ишемическая болезнь сердца, застойная сердечная недостаточность. В особой группе риска пациенты, недавно перенесшие инфаркт миокарда. За ними нужно наблюдать не менее, чем в течение года.
Повышенный контроль на протяжении первых 2 месяцев, при условии положительной динамики режим можно смягчить. Все на усмотрение врача. Все указанные патологии сопровождаются повышением артериального давления до существенных отметок и обуславливают гипертоническую болезнь.

Заболевания церебральных структур, обычно опухолевого, гемодинамического или травматического происхождения. Остеохондроз шейного отдела позвоночника, вертебробазилярный синдром, неоплазии в структурах головного мозга, черепно-мозговые повреждения. Все это факторы риска. Поскольку нарушается работа особых мозговых центров, ответственных за регуляцию тонуса сосудов.

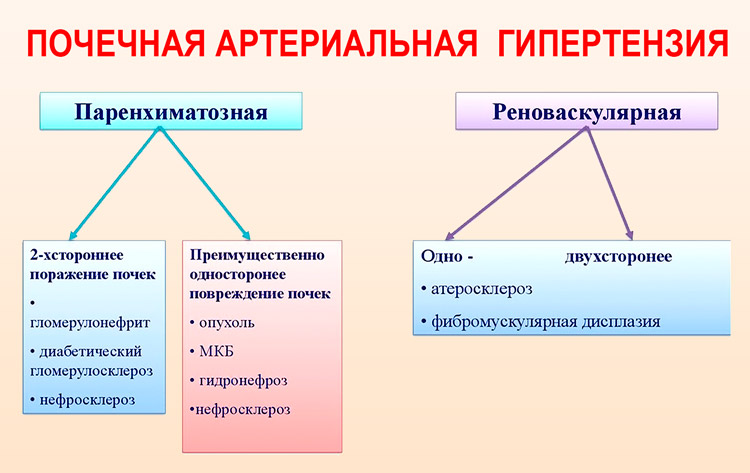
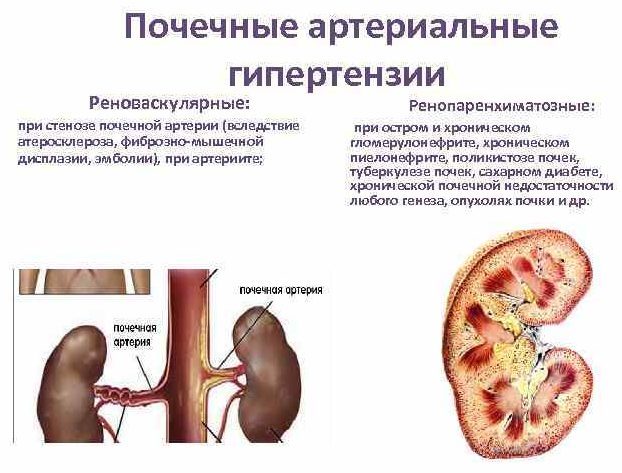
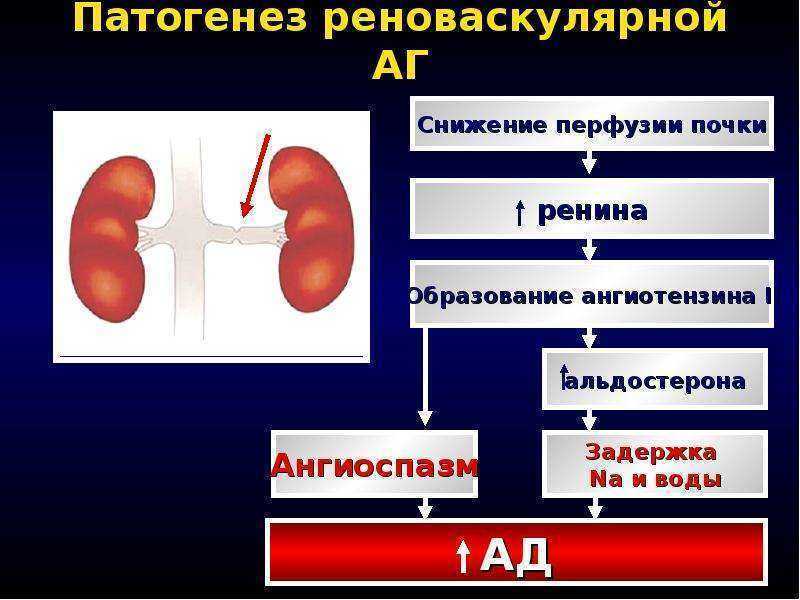
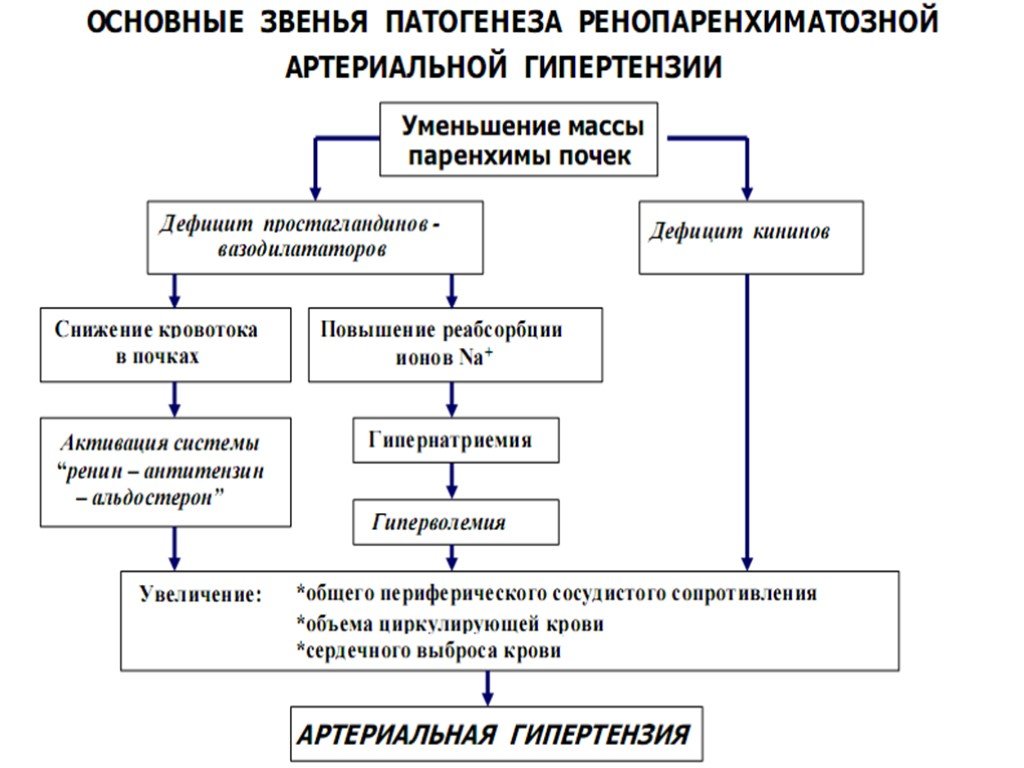
Патологии почек и выделительной системы в целом. Пиелонефрит, нефропатии различной этиологии, гломерулонефрит и нефрит. Также почечная недостаточность.

В тяжелых случаях провоцируют злокачественную гипертонию, которая в подавляющем большинстве случаев заканчивается острым процессом, таким как гипертонический криз или инсульт. Возможны и иные явления со стороны органов и систем, вроде развития гемофтальма.
Заболевания эндокринного профиля. Наиболее многочисленная группа факторов патологического рода. Зачастую имеет место гиперкортицизм, который обусловлен травмами надпочечников, опухолями в структурах органа или гипофизе. Сказывается развитие болезни Иценко-Кушинга.

Возможны патологии щитовидной железы (гипертиреоз), сахарный диабет и некоторые иные болезни
Важно скорректировать состояние под контролем эндокринолога, чтобы минимизировать риски развития гипертонического криза
- Болезни дыхательной системы. Например, бронхиальная астма. Как показывают исследования, пациенты-астматики более подтверждены формированию гипертензивного процесса.
- Болезни кровеносной системы и сосудов. Например атеросклероз. В ходе развития болезни происходит образование холестериновых бляшек на стенках артерий. Кровь вынуждена преодолевать большее сопротивление. Отсюда необходимость более интенсивного сердечного выброса.
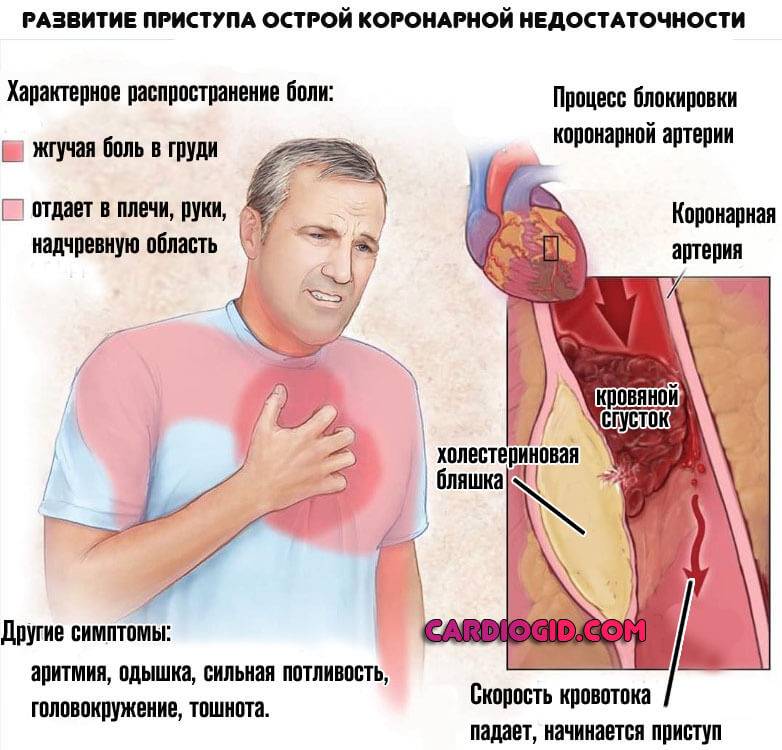
Возможна ситуация со стенозом кровеносных сосудов и как следствие развитие острого приступа коронарной недостаточности. Чаще встречается подобное у курильщиков. В сложных случаях требуется хирургическое вмешательство.
Лечение
После установления точной причины возникновения стойкого повышенного давления и определения характера проявления этого симптома (злокачественный или доброкачественный), применяют один из возможных видов лечения. Лечить вазоренальную гипертензию можно консервативным путем или оперативным.
Если констатируется доброкачественный тип патологии, помочь пациенту может медикаментозное (консервативное) лечение. Комплекс препаратов, назначаемых в этом случае:
- мочегонные препараты («Фуросемид», «Гипотиазид»);
- альфа- и бета-адреноблокторы;
- блокаторы каналов кальция («Амлодипин», «Дилтиазем»);
- ингибиторы АПФ и препараты, блокирующие рецепторы ангиотензина («Лозартан», «Ирбесартан»);
- средства для уменьшения вязкости крови («Аспирин», «Дипиридамол»).
Но чаще всего этих мер бывает недостаточно, они применимы период перед проведением операции или после нее.
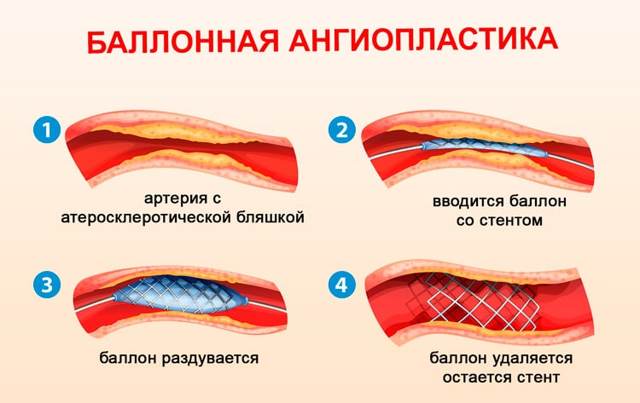
Обычно при выявлении реноваскулярной гипертензии рекомендуется оперативное вмешательство. Оно предполагает два вида проведения операций: ангиопластика открытого типа и баллонная ангиопластика.
Реконструкция поврежденных сосудов при помощи открытополостной операции включает в себя следующие направления: устранение дефективного участка, замена его протезом. Материалом для реконструирования сосуда служат синтетические протезы и протезы на основе собственных вен или артерий пациента.
Суть баллонной ангиопластики заключается во внедрении подкожно катетера в поврежденную артерию. На кончике катетера находится баллон из силикона. Устройство достигает зауженного участка, и затем его надувают, после чего баллон внедряет маленький протез в артерию. Такой способ не требует общего наркоза и проведения больших разрезов. Однако подходит он не для всех случаев. Если стеноз сосудов наблюдается в месте входа артерии в почку, или обнаружилось почти полное сужение сосудистого просвета, назначается открытая операция.
В некоторых случаях для лечения реноваскулрной артериальной гипертензии требуется удаление опухоли или других образований. Иногда приходится жертвовать одной из почек.
Таким образом, причин для появления такого синдрома, как реноваскулярная артериальная гипертензия, может быть много. Выявление их – первый шаг на пути устранения стойкого повышения давления. Второй шаг – это борьба с заболеванием, обусловившим развитие опасного симптома. Ранняя диагностика и своевременное лечение помогут избежать тяжелых последствий.
Народная медицина
Народный вид медицины применяют, чтобы укрепить сосудистую систему, снизить показатели артериального давления и устранить напряжение центральной нервной системы.
На начальном этапе развития реноваскулярной гипертензии можно воспользоваться настоем из пустырника, листьев почечного чая, соцветий боярышника, березовых листьев и перечной мяты.
Все травы берутся весом от 15 до 20 гр. Чтобы приготовить целебный отвар, нужно взять 0,005 гр травяной смеси и залить стаканом крутого кипятка. Дать настояться около часа. Перед приемом процедите его.
Пить отвар нужно до еды три раза в день.
Хорошо нормализует сосудистые функции свекольный сок. Он содержит кислоту органического происхождения, которая способна расщеплять холестериновые отложения, тромбообразования и известь, накопившуюся в сосудах.
Свекольный сок не рекомендуют пить в чистом виде. Из него делают лекарственную смесь. Для этого необходимо смешать свекольный сок и мед в равной пропорции, дать настояться три часа. Пью такой напиток раз в день по 130 мл. Если у вас нет меда, то можно разбавить свекольный сок теплой водой.
Чтобы поддерживать артериальное давление в пределах нормы, бабушки использовали сырые семечки. Если быть точнее, то отвар из них. Для приготовления понадобится полтора литра холодной воды и 350 гр сырых неочищенных семечек.
Можно использовать тыквенные семечки. Семечки заливаются водой и на протяжении двух часов томятся на маленьком огне. Перед употреблением процедите отвар. В день нужно выпивать по одному стакану, но только не за раз. Разделите его на 4, 5 приема.
Для очищения и укрепления сосудов можно приготовить лечебную смесь. Для этого вам нужно натереть лимон с кожурой (20 гр) добавить 20 гр клюквенного сока (свежевыжатого) и 7 гр, мелко нарезанного шиповника. В полученную смесь добавить 200 мл меда.
Принимать смесь необходимо два раза в день по 15 мл.
Разжижению крови, улучшению кровотока, предотвращению отложения холестерина в сосудах способствует настойка на чесноке. Возьмите два зубчика чеснока и мелко его нарежьте. Затем, залейте стаканом воды и дайте настояться полдня. Утром нужно выпить всю полученную настойку, и приготовить еще себе на вечер. Курс лечения составляет один месяц.
Важно помнить, что если вы прибегли к помощи народной медицины, то это не означает, что вы должны отказаться от лекарственных препаратов. Лечение должно быть комплексным. Перед употреблением какой-либо настойки, проконсультируйтесь с врачом
Перед употреблением какой-либо настойки, проконсультируйтесь с врачом.
Отличительная симптоматика реноваскулярного заболевания

Развитие болезни характеризуется поэтапным проявлением ее признаков. Начальная степень патологии протекает бессимптомно, до тех пор, пока сужение артерий не достигнет 50%. Как только этот показатель будет превышен, что указывает на выраженный стеноз, почки еще способны самостоятельно купировать вещества, которые провоцируют сужение сосудов. На данном этапе отмечается проявление незначительного повышения давления и отсутствие каких-либо клинических признаков, а жизненный тонус и активность не изменяются.
На следующем этапе болезни отмечается быстрое прогрессирование симптомов — гипертония принимает стабильный характер, начинают проявляться головные, поясничные и сердечные боли. Трудоспособность и степень жизненной энергичности понижается. Малейшая попытка физического напряжения провоцирует скачок АД, усугубляется клиника:
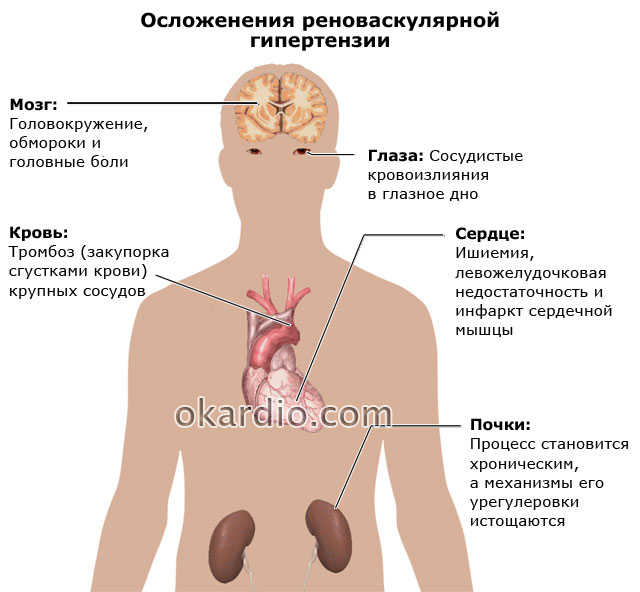
- Кровоизлияния в сетчатку глаза.
- Низкая лечебная эффективность медикаментов.
- Развитие инсульта либо инфаркта.
Как видим, основной отличительный признак заболевания — трудно сбиваемое лекарствами повышенное кровяное давление, для которого свойственны высокие цифры нижнего АД и незначительное различие между систолическим и диастолическим показателем, а также наличие систолических звуков при прослушивании.
Остальные характерные признаки разделяются на соответствующие группы, исходя из того, какие именно патологические процессы в организме вызвала болезнь.
Сужение сосудов головного мозга
Для данной патологии характерно:
- Сильная головная боль.
- Чувство дискомфорта.
- Изнуряющее головокружение.
- Снижение памяти.
- Шумовые галлюцинации в ушах.
- Плохой сон.
Сужение сосудистого просвета
При недостаточном кровоснабжении из-за сужения артерий, обеспечивающих сердце:
- Болезненный дискомфорт за грудной клеткой.
- Появление одышки и удушья.
- Нарушение сердечного ритма.
Гиперальдостеронизм
Развитие повторного гиперальдостеронизма (неправильный почечный кровоток и чрезмерное вырабатывание альдостерона) сопровождается такими симптомами:
- Тяжесть и болезненность в области поясницы.
- Общее ослабление организма.
- Полиурия (активное вырабатывание мочи).
- Конвульсии мышц, вследствие интенсивного выведения кальция.
- Появлением парестезии (снижение чувствительности кожи).
Переход патологии в злокачественную форму
При видоизменении в злокачественную природу присовокупляются другие клинические признаки:
- Чрезвычайно сильная болезненность (астения).
- Физиологическое истощение организма.
- Бледность кожных покровов.
- Тошнота и рвота.
- Исчезновение аппетита.
- Отек тканей.
Если болезнь начинает приобретать злокачественный характер, при такой клинике отмечается устойчиво высокое АД (240 на 160), которое сопровождается формированием серьезных для здоровья процессов:
- Резкое снижение зрения вплоть до абсолютной слепоты вследствие кровоизлияния в глазное дно и отслаивания сетчатки.
- Нарушение работы левого желудочка и проявление инфарктного приступа.
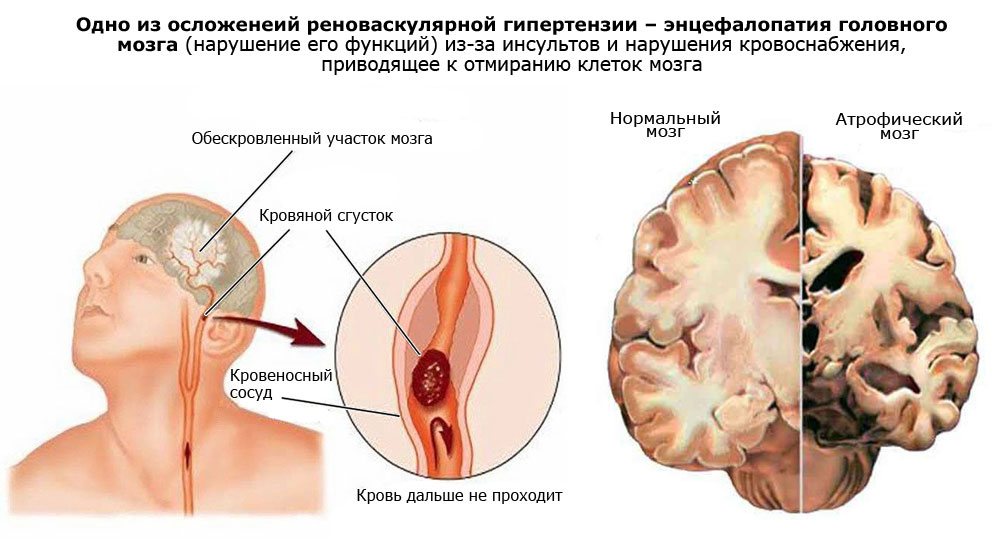
- Некорректное функционирование головного мозга вследствие инсульта и неправильного кровообращения.
- Сбой в почечной работе.
Фильтрационная функциональность почек существенно понижается, из-за чего и возникает отек конечностей и сосредоточение жидкости в легких. Тем не менее, исследование мочи может и не показать значительных отклонений, в основном может быть легкий уровень белка (протеинурия).
Стоит отметить, что при наличии фибромускулярной дисплазии снижение функций почек может отсутствовать либо обнаруживаться на запущенных стадиях РВГ.
Симптомы реноваскулярной гипертензии
 Характерным симптомом будет систолический шум
Характерным симптомом будет систолический шум
Пациенты, у которых развивается реноваскулярная гипертензия что это такое могут узнать по ряду признаков. Конкретные симптомы будут зависеть от причины, вызвавшей патологию. Общие признаки следующие:
- повышение диастолического давления относительно систолического, вследствие чего возникает снижение пульсового давления. Примерные показатели АД при почечной гипертонии – 140/120, 170/140 и т.п.;
- если пациент принимает таблетки от давления, они либо вовсе не понижают уровень АД, либо совсем мало. При реноваскулярной гипертензии традиционное лечение от повышенного давления не помогает. Исключение – современные гипотензивные лекарства, которые могут немного снизить диастолическое давление. Само по себе повышенное давление не может служить поводом для постановки диагноза, но вкупе с другими признаками поможет дифференцировать патологию;
- если гипертония протекает на фоне генерализованного повреждения сосудов, врач может сразу заподозрить вазоренальную гипертензию;
- характерным симптомом будет систолический шум. Он выявляется у 50% пациентов в области почечной артерии. Определить эту зону легко – место находится с обеих сторон от пупка. Систолический шум вызван турбулентным течением крови по суженному сосуду. Если шум сильный, это может говорить о фибромускулярной дисплазии, если шума нет или он незначительный, речь может идти об атеросклеротической причине сужения почечного сосуда;
- результаты анализа мочи при реноваскулярной гипертензии не показывают симптомов мочевого синдрома. Цилиндры, белок и эритроциты в моче чаще наблюдаются при гломерулонефрите, пиелонефрите и других болезнях почек, вызывающих симптоматическую гипертензию. Исключением являются тяжелые формы вазоренальной гипертензии, когда в анализе мочи выявляется повышенное количество белка.
Гипертензия по причине болезней почечных артерий часто носит злокачественный характер. Согласно статистике, злокачественное течение болезни выявляется у каждого второго пациента с двумя пораженными артериями, и у каждого третьего, если поражена одна почечная артерия. Обычная гипертония может носить злокачественный характер у одного из ста пациентов. При злокачественной форме давление подымается высоко и длительно удерживается на этом уровне. Из-за гипертензии сосуды сетчатки повреждаются – возникает кровоизлияние в стекловидное тело и глазное дно, также это приводит к сердечной недостаточности и инфаркту, инсульту.
Диагностика
Очень важно вовремя выявить РВГ. Только при своевременной диагностике есть возможность приостановить, а иногда и полностью излечить болезнь. После того как врач заподозрил у пациента реноваскулярную гипертензию, он должен подтвердить диагноз с помощью дополнительных исследований, среди которых:
После того как врач заподозрил у пациента реноваскулярную гипертензию, он должен подтвердить диагноз с помощью дополнительных исследований, среди которых:
- рентген;
- УЗИ;
- ангиография;
- радиоизотопное исследование и другие.
При одностороннем стенозе почечных артерий с помощью рентгенографии, УЗИ и томографии определяют, что одна почка меньше другой по размеру. Экскреторная урография, кроме разницы в размере, может обнаружить нарушение выделительной функции почки. Снижение функциональных возможностей пораженной почки можно выявить с помощью радиоизотопной ренографии, хотя этот метод следует считать ориентировочным, поскольку с его помощью нельзя определить место, степень и причину сужения артерии. Все эти способы диагностики не будут информативными при двустороннем сужении сосудов.
 При одностороннем стенозе почечной артерии почка, находящаяся со стороны пораженного сосуда, будет иметь меньший размер
При одностороннем стенозе почечной артерии почка, находящаяся со стороны пораженного сосуда, будет иметь меньший размер
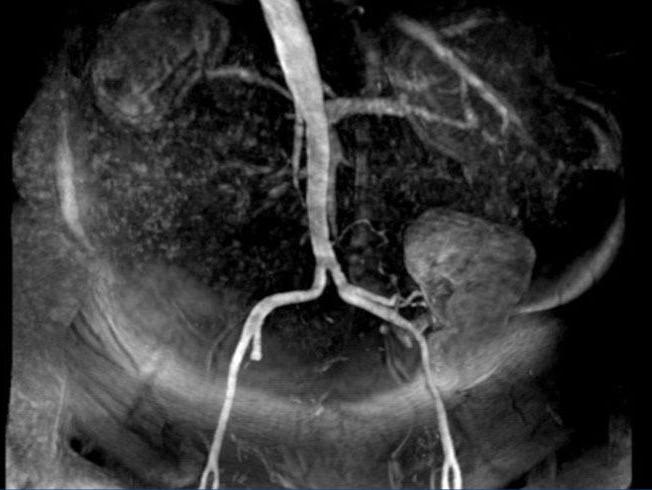
Наиболее достоверным методом диагностики РВГ считается ангиография почечных артерий
С ее помощью можно определить происхождение патологического процесса, локализацию стеноза и его степень, что очень важно при вынесении решения о хирургическом вмешательстве
Кроме этого, проводятся лабораторные исследования мочи и крови. Важным маркером поражения почек считается альбумин в моче. Вообще, при РВГ протеинурия (белок в моче) или умеренная, или слабая, а в начале заболевания отсутствует.
Фибромускулярная дисплазия редко характеризуется нарушениями работы почек, обычно это происходит на поздних стадиях заболевания.
При двустороннем поражении артерий почек наблюдается сниженная скорость клубочковой фильтрации и подъем уровня креатинина в крови.
Наиболее точным методом считается сравнение активности ренина в крови, которую получают из нижней полой вены, и активности ренина плазмы, взятой во время катетеризации почечной вены. Такой инвазивный метод диагностики чреват осложнениями, поэтому его применяют только в случаях крайней необходимости.
Особенности лечебной терапии вазоренальной гипертензии
В данном случае необходимо применение антигипертензивного вмешательства, при котором осуществляется контроль над артериальным уровнем и объемом кровяной жидкости в организме пациента. В период лечения необходимо:
- Отказаться от курения.
- Отрегулировать питание.
- Пересмотреть образ жизни.
Рацион больного требует жесткой корректировки, так как блокирование артерий почек осуществляется за счет избыточного присутствия холестерина в организме. Вследствие этого из рациона обязательно исключить:
- Сало.
- Животные жиры.
- Красное мясо.
- Спиртосодержащие напитки.
- Сахар (рафинад).
Медикаментозная терапия

Особенность терапии заключается в одновременном применении нескольких препараторов, что позволяет достичь высокой лечебной эффективности. Их оптимальная комбинация подбирается индивидуально врачом. Полное излечение от болезни возможно только при своевременном обращении за медицинской помощью с проведением соответствующей диагностики и принятием необходимых мер по купированию истинного провокатора стеноза почечных сосудов.
Комплексный медикаментозный подход сочетается с диетой, которая подразумевает уменьшение количества соли в пище (не должно превосходить 150 мг в сутки). Для лечения используются препараты:
- Гипотензивные.
- Гормональные.
- Противовоспалительные.
Основная цель медикаментозного лечения:
- Стабилизировать АД.
- Снизить формирование осложнений.
- Купировать воспалительный процесс стенок.
- Ослабить восприимчивость артериальных стенок к сосудосуживающим веществам.
Ниже приведен список групп лекарств и соответствующих им медикаментов:
- Ингибиторы (АПФ): Каптоприл, Трандолаприл, Рамиприл, Эналаприлат, Фозиноприл.
- Альфа-адреноблокаторы: Празозин, Бутироксан, Пророксан.
- Бета-адреноблокаторы: Празозин, Атенолол, Соталол, Эсмолол, Бисопролол.
- Спазмолитики: Магния сульфат, Бендазол, Платифиллин.
- Блокаторы либо антагонисты кальциевых каналов: Верапамил, Дилтиазем, Лацидипин, Исрадипин, Фелодипин.
- Диуретики: Фуросемид, Хлорталидон, Индапамид, Этакриновая кислота.
- Глюкокортикоиды: Преднизолон.
При медикаментозной терапии данные средства применяются в сочетании способствующего максимальной нормализации давления. Глюкокортикоиды ликвидируют воспаление, снижают гиперчувствительность и проницаемость стенок сосудов.
Хирургическое лечение

При тяжелом осложнении реноваскулярной патологии, когда присутствует явная угроза жизни пациента, показано хирургическое вмешательство, подразумевающее проведение ангиопластики со стентированием, для назначения которой является:
- Сложный стеноз почечных сосудов.
- Препараты не нормализуют давление.
- Стабильное ухудшение работы почек.
Применяемые оперативные варианты лечения заболевания:
- Баллонная дилатация. В проблемную артерию вставляется трубка, на конце которой крепится баллон. В зоне присутствия стеноза сосуд в несколько приемов растягивают, придавливая образовавшуюся бляшку.
- Стентирование. В больной сосуд вводится катетер и с его помощью выполняется расширение просвета, далее в стенку артерии вставляется специальный металлический остов, который и поддерживает сосуд в нужном состоянии, тем самым предупреждая вторичное проявление стеноза.
- Шунтирование. Используется в тех ситуациях, когда при помощи синтетических либо биологических имплантов неосуществимо устранение стеноза. В данном случае выполняется формирование обходного кровотока.
- Неврэктомия. Показанием для ее проведения является такая клиника: почка полностью потеряла свою функциональность (атрофировалась) и происходят иные необратимые процессы органа, когда применение щадящих методов не имеет смысла.
При оперативном лечении атеросклеротического стеноза артерий почек лечебный эффект достигается в 70%, а успешность избавления от фибромускулярной гипертонии около 80%.
Оценка гемодинамической значимости стеноза почечной артерии
Наличие стеноза еще не означает, что он является причиной АГ. Для оценки его физиологической значимости используют несколько методов: радиоизотопное сканирование с каптоприлом, определение АРП в крови из почечных вен и градиента давления в почечной артерии до и после стенозированного участка.
Отношение АРП на пораженной стороне к его активности на противоположной стороне при реноваскулярной гипертензии составляет 1,5 или более, так как секреция ренина ишемизированной почкой увеличивается, а здоровой – компенсаторно уменьшается, то есть происходит латерализация секреции ренина.
Тест с определением АРП в оттекающей от почек крови требует катетеризации почечных вен, что является технически сложной процедурой, а также введения контрастного вещества и прекращения приема медикаментов, влияющих на активность ренина. Все это ограничивает использование теста.
Определение градиента давления в почечной артерии до и после стенозированного участка – процедура, не требующая специального вмешательства, она выполняется во время ангиографии и имеет более высокую предсказательную ценность относительно исходов операции, чем проба с определением АРП. Диагностически значимым считают градиент, составляющий 10-15 мм рт. ст. и более.
Симптомы
Симптомы вазоренальной гипертензии находятся в зависимости от причин их вызвавших.
Основные симптомы: устойчивое увеличение АД, головная боль, тахикардия, «мушки» перед глазами, слабость, жажда, боли в пояснице, увеличенная утомляемость, проявление асимметрии показателей давления на разных руках.
Клиническая симптоматика РВГ:
- Отличительная черта недуга – подъем диастолического (нижнего) АД в соответствии с систолическим (верхним) показателем. Например, 140 на 120, 130 на 110, 170 на 150;
- При наличии генерализованного повреждения сосудов (панартериит), гипертензия классифицируется как реноваскулярная;
- Эффект от гипотензивных препаратов катастрофически мал. Лишь современные комбинированные формы препаратов помогут уменьшить давление;
- Каждый второй пациент при аускультации (прослушивании) почечных артерий обладает систолическим шумом. Его место дислокации — возле пупка с двух сторон. Турбулентный поток крови вызывает шум, проходя стенозированный участок сосуда;
- Анализ мочи не обнаруживает присутствие цилиндров, белка, эритроцитов (как при симптоматической АГ), мочевой синдром отсутствует. Исключением являются лишь сверхтяжелые формы вазоренального процесса, с присутствием белка в моче.
Для выявления РВГ используют следующие диагностические методы:
- УЗИ, МРТ, допплер;
- селективная ангиография;
- обширное рентгенологическое обследование;
- урография экскреторная;
- биопсия;
- сцинтиграфия (ренография радиоизотопная).
Наиболее достоверным способом диагностики вазоренальной артериальной гипертензии считается селективная артериальная ангиография почек, которая поможет определить причину, способствующую формированию процесса, дислокацию и величину сужения.
Также при диагностике почечного повышения АД используют лабораторные методы исследования. К примеру, обследование на ренин. Большой его показатель укажет на ренальную артериальную гипертензию. Присутствует связь между значительной активностью ренина и сроком давности процесса, чем выше показатель, тем больше срок течения болезни. Ренин увеличен в венозной крови, забранной из сосуда больной почки.
Дифференциальная диагностика: альдостереонизм (первичный), феохромоцитома, синдром Кушинга, сужение аорты, недуги паренхимы почек. Иногда встречаются редкие причины: васкулиты, деструктивные поражения почек, объемные новообразования, способствующие компрессии сосудов почек (проводится с помощью лучевой диагностической проверки).