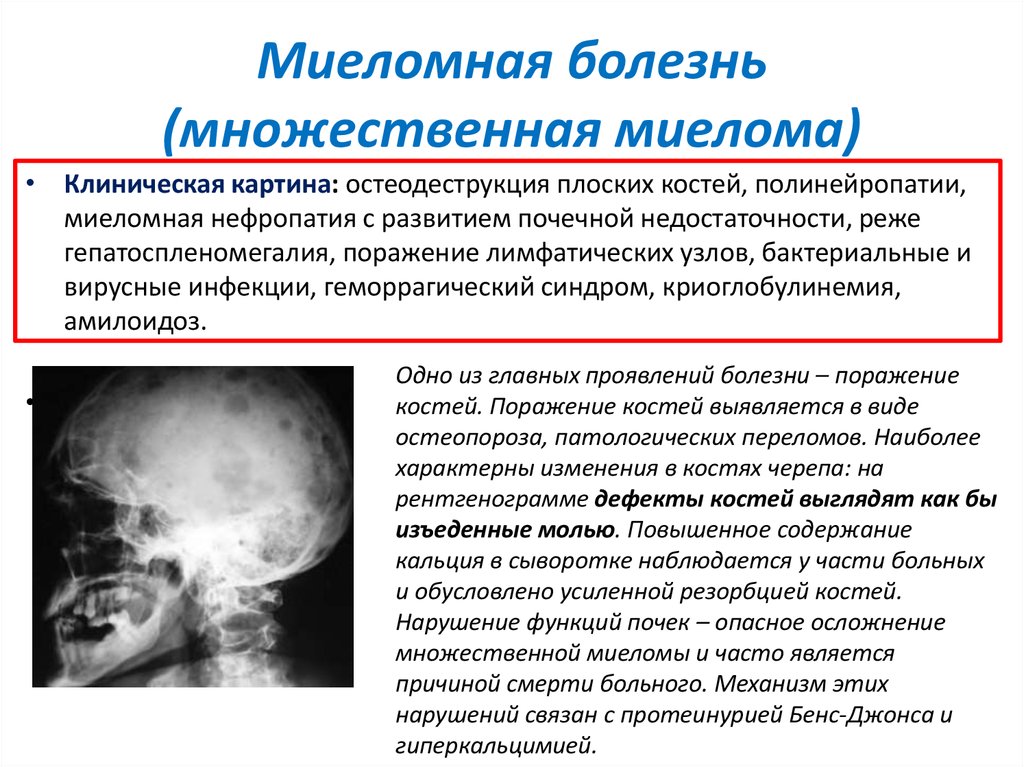
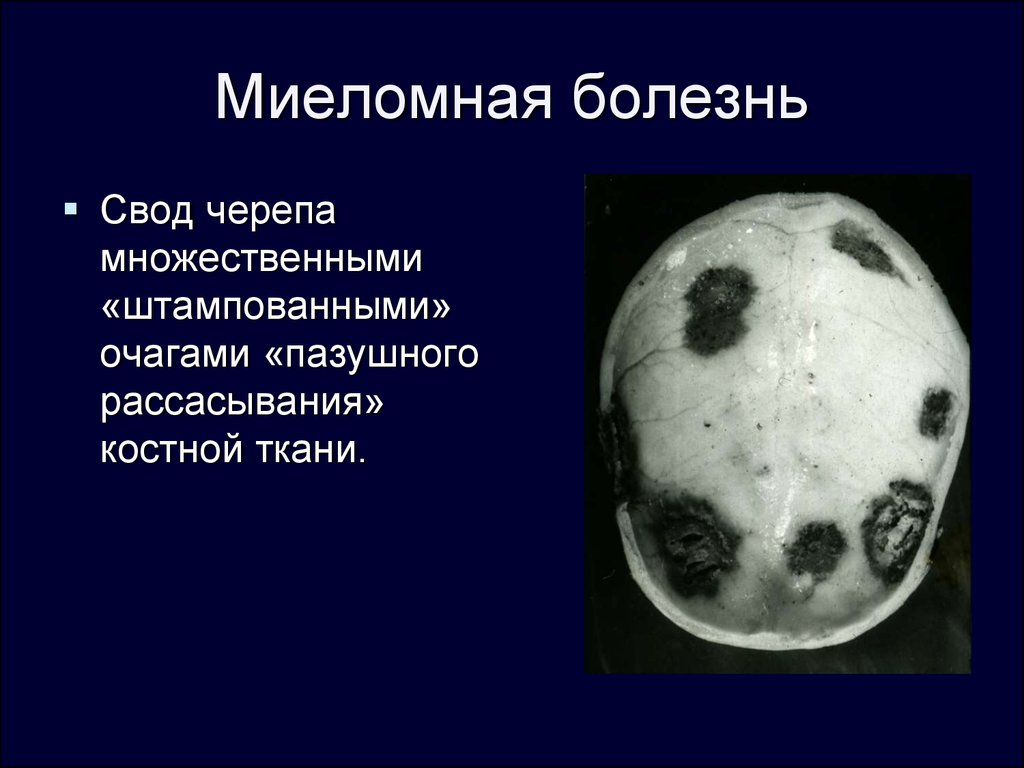
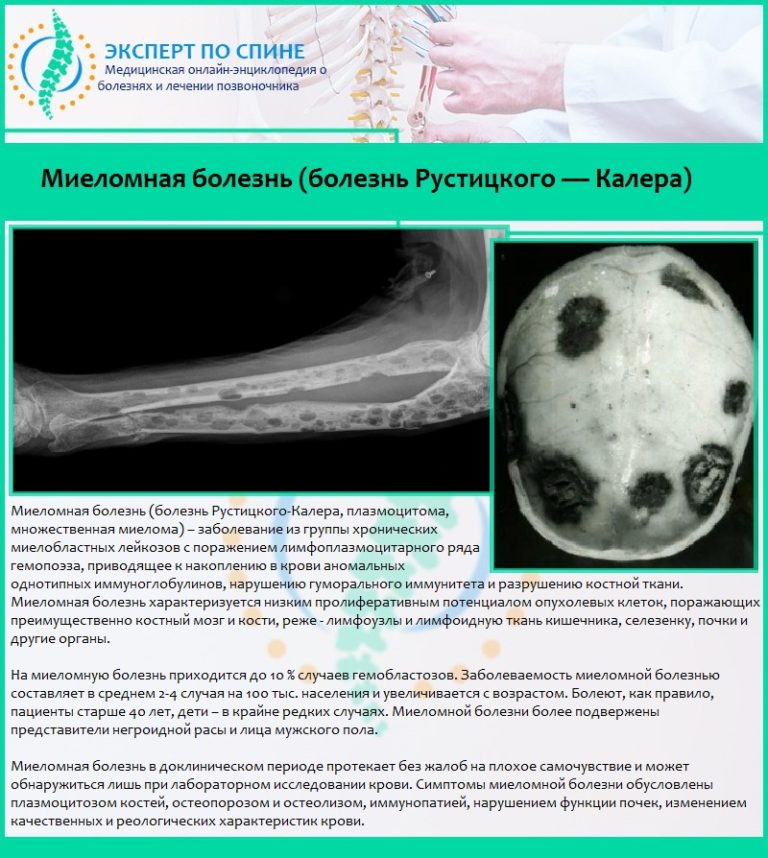
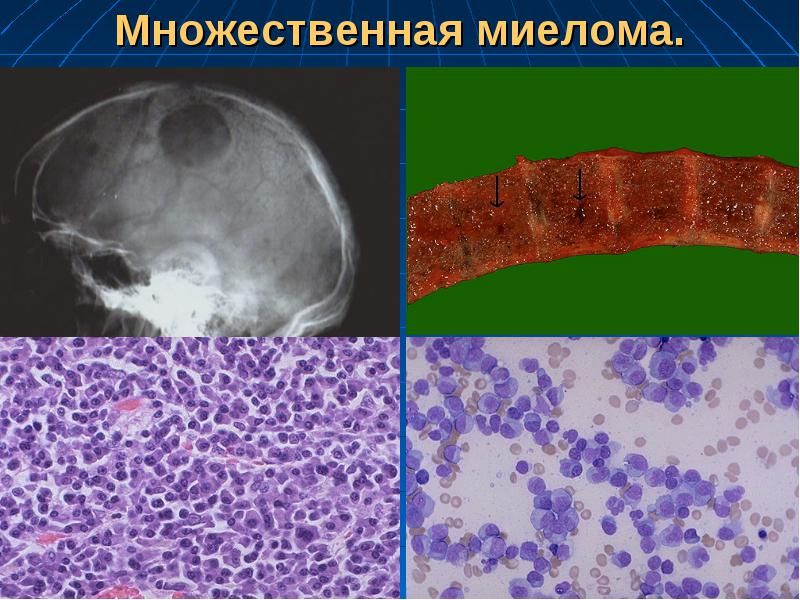
Поражение почек.
Существует несколько механизмов поражения почек при множественной миеломе. Легкая степень почечной недостаточности, оцениваемая как снижение СКФ ниже 60 мл/мин/1,73 м2, обнаруживается у 20% больных миеломой на этапе диагноза и примерно у половины больных в ходе миеломной болезни. Причины поражения почек комплексные и включают дегидратацию, гиперкальциемию, инфекции, воздействие нефротоксических лекарств, в частности, прием больших доз НПВС для купирования болевого синдрома.
Наиболее характерно для миеломы обнаружение тубулоинтестинального повреждения почек, известного как цилиндровая нефропатия, которая является прямым следствием повышенного содержания свободных легких цепей иммуноглобулинов в крови. Клетки канальцевого эпителия повреждаются и атрофируются из-за усиленного «переноса» свободных цепей из просвета канальцев в интерстиций. На фоне обезвоживания может развиться синдром острой почечной недостаточности, обусловленный нарушением кровотока и канальциевыми нарушениями.
Наличие легких цепей в моче при миеломной болензи может вызвать нарушение функции почек, известное как вторичный синдром Фанкони. Он обусловлен недостаточностью реабсорбционной способности проксимальных канальцев, что проявляется глюкозурией, аминоацидурией, гипофосфатемией и гипоурикемией.
В интерстиции развивается процесс воспаления с итоговым тубуло-интерстициальным фиброзом, приводящим к почечной недостаточности. Более того, невыведенные почками моноклональные легкие цепи могут откладываться в почках, сердце, печени, тонком кишечнике, нервных стволах, приводя к развитию первичного амилоидоза (AL-амилоида) или болезни отложения легких цепей (light-chain deposition disease — LCDD англ, БОЛЦ). Для диагностики почечной недостаточности требуется определение креатинина, мочевины, натрия и калия, кальция и оценка СКФ по формуле MDRD или CKD-EPI. Также рекомендуется измерение общего белка, электрофорез и иммунофиксация в образцах 24-часовой мочи. У больных с неселективной протеинурией или селективной альбуминурией требуется исключить наличие амилоидоза или MIDD , для чего показана биопсия почки или подкожного жира с окраской конго-рот. У больных с протеинурией свободных легких цепей (белка Бенс-Джонса) биопсия жира не обязательна, поскольку в этом случае диагноз миеломного повреждения почек не вызывает сомнений и требует планирования терапии основного заболевания.
Свободные легкие цепи имеют высокую чувствительность и специфичность по сравнению с электрофорезом белков в моче. Больные с почечной недостаточностью при ММ имеют повышенное каппа/лямбда отношение даже при отсутствии доказательств моноклональной гаммапатии. Причина состоит в нарушении выделения легких цепей. У здоровых людей очищение крови от легких цепей осуществляется почками. Каппа цепи являются мономерными и быстрее покидают кровь сравнительно с лямбда цепями, что доказывается каппа/лямбда отношением в среднем 0.6 у лиц без поражения почек. У больных с почечной недостаточностью основной системой очищения становится ретикуло-эндотелиальная система, полупериод жизни каппа цепей из-за этого удлиняется. Отношение каппа/лямбда оказывается при почечной недостаточности равным в среднем 1.8. Свободные легкие цепи имеют высокую чувствительность и специфичность, и больные с почечной недостаточностью имеют повышенное каппа/лямбда отношение вследствие нарушения клиренса каппа и лямбда цепей.
Зрелая точная симптоматика миеломы
Когда начинается активное развитие злокачественных клеток, нарушается созревание красных клеток крови. Миеломной болезни характерны такая зрелая симптоматика:
- усталость;
- слабость;
- бледные покровы кожи;
- затрудненное дыхание;
- головные боли.
Многие больные миеломой сталкиваются с постоянно обостряющимися инфекционными заболеваниями, зачастую спровоцированными появлением бактерий. При зрелой миеломе это инфекции мочевыводящих путей.
Также, миеломная болезнь приводит к недостаточности тромбоцитов. Поэтому возникает повышенная кровоточивость, еще один характерный симптом заболевания. У людей начинаются участившиеся кровотечения из носа, а у представительниц женского пола еще усиливаются менструальные выделения.

Множественная миелома
Одним из признаков миеломы считаются изменения нервной системы. При повреждении длинных нервов в конечностях появляется острая боль и пропадает чувствительность. Бывают и случаи, когда у человека начинается паралич, утрата чувствительности в нижней части тела и даже недержание мочи.
Лечение
Единственным эффективным способом борьбы с опухолями спинного мозга является хирургический, если речь идёт о доброкачественном процессе, и комбинированный (операция в сочетании с радио- или химиотерапией), когда обнаружено злокачественное новообразование. При этом обязательно назначается стационарный режим, приём общеукрепляющих и обезболивающих (если нужно) средств.
Хирургическое удаление доброкачественных опухолей даёт хорошие результаты. У большинства лиц, которым своевременно установлен диагноз и выполнена операция, восстанавливается трудоспособность. При злокачественных новообразованиях также предпринимается попытка радикального удаления опухоли, а затем проводится курс лучевой терапии, помогающей задержать рост образования и уменьшить ряд невропатологических симптомов. Показана она также, когда боль, не поддаётся медикаментозному лечению.
Лечение миеломы проводит в стационаре врач-гематолог. Миелома относится к неизлечимым поражениям кроветворных тканей, полное исцеление от которой возможно только при трансплантации костного мозга, но правильное и своевременно назначенное лечение позволяет держать опухоль под контролем.
Показания для химиотерапии:
- Анемия;
- Гиперкальциемия (повышение уровня содержания кальция в сыворотке крови);
- Амилоидоз;
- Гипервискозный и геморрагический синдром;
- Поражение костей;
- Поражение почек.
Различают два вида химиотерапии: стандартную и высокодозную. Применяются как давно известные препараты «Мелферан», «Сарколизин», «Циклофосфан», так и новые, более современные, «Карфилзомиб», «Леналидомид», «Бортезомиб».
Для лечения пациентов, возраст которых превышает 65 лет, применяют «Преднизолон», «Винкристин», «Алкеран», «Циклофосфан». Они же используются при наиболее агрессивной форме заболевания. При костной миеломе применяют также бифосфонаты («Бонефос», «Аредия», «Бондронат»), тормозящие разрастание самой миеломы, подавляющие активность остеокластов и способные останавливать разрушение костной ткани.
Лучевая терапия применяется в основном при поражении костей с сильным болевым синдромом и крупными очагами разрушения ткани, при солитарной миеломе, а также у слабых пациентов как паллиативный метод лечения. Как дополнение к лечению назначают «Дексаметазон».
В качестве поддерживающей терапии пациентам в состоянии ремиссии назначают в высоких дозах альфа2-интерферон в течение нескольких лет.
Профилактика и лечение осложнений основана на коррекции функции почек при почечной недостаточности, применении мочегонных средств, диеты, празмафереза (очищение крови от парапротеинов) или гемодиализа в более тяжелых случаях, переливания компонентов крови при анемии. Кроме того, подавления инфекционных заболеваний применением антибиотиков (как правило широкого спектра действия), дезионтоксикационную терапию.
 Трансплантация костного мозга
Трансплантация костного мозга
Трансплантация костного мозга из-за высокого риска осложнений (в особенности у пациентов старшего возраста) на данный момент не находит широкого применения при лечении миеломы. Наиболее приемлемый вариант – трансплантация стволовых клеток от донора или же самого пациента, способная привести к излечению приблизительно у 20% пациентов.
Оперативное хирургическое лечение миеломы применяют при поражениях позвоночника, сдавлениях корешков нервов, сосудов, других жизненно важных органов или проводят укрепление и фиксацию костей при переломах.
Общие симптомы миеломы, которые можно спутать с другими заболеваниями
Зачастую некоторая симптоматика миеломной болезни очень схожа с другими заболеваниями различных органов и систем человека:
- Первые симптомы миеломы проявляются болезненным ощущением в костях. В ночное время суток или после смены положения тела эти ощущения мигрируют по телу, доставляя дискомфорт. Боль также может дислоцироваться и в грудной клетке. Такие симптомы обычно говорят о наличии амилоидоза.
- Для определенной стадии заболевания характерны признаки анемии, сопровождающейся слабостью и быстрой утомляемостью человека, бледностью кожных покровов и сердечной недостаточностью.
- Такие симптомы, как потеря веса и лихорадка, зачастую появляющиеся при запущенной стадии миеломы и присоединении к ней заболеваний инфекционной природы, могут спутать с анорексией и другими опасными заболеваниями.
- Ранняя стадия заболевания может проявляться симптомами, характерными почечной недостаточности: тошнота, рвота, повышенная усталость и слабость в теле.
Классификация множественной миеломы 2014 года
В 2014 году Международная рабочая группа по миеломной болезни обновила диагностические критерии различных форм этого заболевания. Основным изменением было добавление трех специфических биомаркеров, к существующим маркерам поражения конечных органов (гиперкальциемия, почечная недостаточность, анемия или поражение костей): количество клональных плазматических клеток в костном мозге ≥60%, соотношение свободных легких цепей в сыворотке ≥100 и более одного локального поражения на МРТ . Ранее, поражение конечных органов трактовалось как акроним CRAB — calcium, renal disease, anemia, bone lesions.
Обновленные критерии позволяют обеспечить раннюю диагностику и назначение лечения до развития поражения конечных органов. Как следует из критериев, диагноз миеломной болезни требует наличия 10% и более плазматических клеток при исследовании костного мозга или наличия плазмацитомы, доказанной биопсией, плюс одно или более нарушений, обусловленных заболеванием.
Диагностические критерии Международной рабочей группы для миеломной болезни и связанных клеточных нарушений (2014)
- Моноклональная гаммопатия неизвестного значения – МГНЗ (MGUS): моноклональный парапротеин (не-IgM) — <30 г/л, клональные плазматические клетки в костном мозге <10%, отсутствие проявлений поражения конечных органов, таких как гиперкальциемия, почечная недостаточность, анемия и поражение костей, которые могут быть связаны с пролиферацией плазматических клеток.
- Тлеющая множественная миелома (Smoldering MM): моноклональный белок в сыворотке (IgG или IgA) — ≥30 г/л, или моноклональный белок в моче ≥500 мг/24 часа и/или клональные плазматические клетки в костном мозге 10%-60%, отсутствие связанных с миеломой осложнений или амилоидоза.
-
Множественная миелома: клональные плазматические клетки костного мозга — ≥10% или доказанные биопсией костные или экстрамедулярные плазмоцитомы. Для постановки диагноза необходимо выявление одного или более из следующих, связанных с миеломной болезнью, осложнений (MDE- myeloma defining event):
- Гиперкальциемия: кальций сыворотки >0.25 mmol/L или выше, чем верхний лимит нормального для соответствующей лаборатории значения или >2.75 mmol/L;
- Почечная недостаточность: клиренс креатинина <40 мл/мин или креатинин сыворотки >177 μmol/L;
- Анемия: значение гемоглобина >20 г/л ниже нижнего предела нормального в лаборатории или значение гемоглобина <100 г/л;
- Повреждение костей: одно или более остеолитических поражений при скелетной рентгенографии, компьютерной томографии или позитронно-эмиссионной томографии;
- Процент клональных плазматических клеток ≥60%: в качестве самостоятельной находки трактуется как состояние достаточное для постановки диагноза (MDE- myeloma defining event);
- Отношение вовлеченных /не вовлеченным свободным легким цепям ≥100: при условии, что концентрация вовлеченных легких цепей превышает ≥100 мг/л;
- Более одного локального поражения костей по меньшей мере 5 мм длиной при МРТ.
- Моноклональная гаммапатия неизвестного значения с парапротеином класса IgM (IgM-MGUS): все 3 критерия должны быть представлены : моноклональный IgM белок <30 г/л, лимфоплазмоцитарная инфильтрация костного мозга <10%, отсутствие признаков анемии, конституциональных симптомов, гипервязкости, лимфоаденопатии, гепатоспленомегалии, которые могут быть приписаны лимфопролиферативному расстройству (болезни Вальденстрема).
Прогнозировование и факторы риска при миеломе
«Международная система прогнозирования» (ISS. 2005) была разработана на основании данных естественного исхода заболевания значительной клинической группы больных и основана на исследовании бета-2 микроглобулина в динамике. Бета-2 микроглобулин повышен у 75% больных миеломной болезнью.
Выделено три уровня этого онкомаркера, которые связаны с длительной выживаемостью пациентов. Это позволяет определить несколько стадий заболевния.
- бета-2-микроглобулин менее 3,5 мг/л и альбумин более 35 г/л, средняя выживаемость 62 месяца,
- промежуточная между 1 и 3 стадиями, средняя выживаемость 44 месяца.
- бета 2-микроглобулин более 5.5 мг/л, средняя выживаемость 29 мес.
Однако, в настоящее время использование новых препаратов значительно изменило прогноз естественного течения заболевания. Тем не менее, международная система была протестирована для новейшей терапии и подтвердила свою надежность. Так, 5-летняя выживаемость больных в стадии I, II и III составила 66%, 45% и 18% соответственно.
В Международной системе не оказалось места для таких ценных прогностических показателей как число тромбоцитов, уровень лактатдегидрогеназы и свободных легких цепей в крови.
Число тромбоцитов в крови коррелирует с вытеснением костного мозга и имеет предсказательное значение выше, чем у альбумина. Содержание лактатдегидрогеназы (ЛДГ) коррелирует с общей массой миеломных клеток, недостаточным ответом на терапию и укорочением выживаемости. У больных с уровнем свободных легких цепей в крови свыше 4,75 г/л чаще выявляется почечная недостаточность, высокой процент миеломных клеток в пунктате костного мозга, высокие значения бета-2-микроглобулина и лактатдегдрогеназы, чаще обнаруживается болезнь отложения легких цепей и стадия III по Международной системе. Однако представленных доказательств оказалось недостаточно, чтобы включить эти три критерия в Международную систему. Но они были представлены в системе Дьюри-Саймона (1975), значение которой не оспаривается до сих пор.
Повышенный уровень сывороточного бета 2-микроглобулина, повышенный уровень лактатдегидрогеназы и низкий уровень сывороточного альбумина относятся к неблагоприятным признакам прогноза при миеломной болезни. Хотя уровень бета-2- микроглобулина увеличивается при почечной недостаточности, существует значительная корреляция между объемом опухолевой ткани и концентрацией этого биомаркера в крови. Исключение составляют лишь случаи, когда миеломная болезнь развивается уже на фоне имеющейся почечной недостаточности.
Перспективным методом оценки прогноза заболевания является генетическое исследование опухоль-ассоциированных генов. Цитогенетическое выявление транслокаций в отличие от трисомии относится к неблагоприятным прогностическим признакам. Метод флюоресцентной гибридизации in situ (FISH) позволил упростить выявление хромосомных аберраций в миеломных клетках, что предлагается исследователями клинико Мэйо (США) использовать для выбора индивидуальной лечебной тактики, исходя из прогноза для больного на основании учета выявленных аберраций. Генетические исследования хромосомных аномалий и мутаций при миеломе являются перспективными методами для лабораторной оценке прогноза и устойчивости к терапии при миеломе. Однако для их оценки требуются большие сроки и число пролеченных больных, чтобы определить способность новых средств терапии преодолеть цитогенетические показатели высокого риска при миеломной болезни.
Разновидности патологии
Миелома костей и органов разделяется на 2 типа в зависимости от количества очагов поражения:

- Множественная миелома. Проявляется сразу в нескольких местах. Чаще страдает позвоночник, ребра, лопатки, череп, кости ног и рук. Множественная форма встречается в большинстве случаев.
- Солитарная миелома. Выявляется только на одном участке тела. Это может быть миелома позвоночника, лимфатического узла.
Независимо от того, сколько очагов обнаружено, клиническая картина проявляется одинаково, также не меняется и тактика лечения
Но все равно установление типа миеломной болезни важно для постановки правильного диагноза и прогноза развития онкологического образования
Различается миелома крови и по местонахождению плазмоцитов:
- Диффузная. Выявляется при образовании атипичных клеток в костном мозге. Характерной чертой является размножение плазмоцитов по всей его области.
- Множественно-очаговая. Отличается присутствием очагов злокачественного характера, которые клонируют атипичные клетки и способствуют увеличение размера костного мозга.
- Диффузно-очаговая. Новообразование сопровождается признаками, как множественной, так и диффузной формы патологии.
Делится миелома костей и крови по составу клеток:
- Плазмоцитарная. Характеризуется превышением количества зрелых плазмоцитов, которые усиленно производят парапротеины. Это приводит к торможению развития множественной миеломы, не поддающейся лечению.
- Плазмообластная. Заболевание отличается доминированием плазмобластов, которые активно размножаются и вырабатывают маленькое количество парапротеинов. Такая миелома крови стремительно развивается, неплохо поддается терапии.
- Полиморфноклеточная. Отличается появлением плазмоцитов в местах злокачественного поражения на ранней стадии развития. Это говорит о наличии тяжелой формы патологии.
Также плазмоклеточная миелома бывает хронической и острой. Первая протекает медленно, раковые клетки размножаются только в костной ткани. Пациент может даже не подозревать о наличии болезни, так как его на его самочувствии она никак не отражается.
Острая форма миеломы кожи, костей развивается быстро, сопровождается дополнительными патологическими нарушениями атипичных клеток, из-за которых все чаще появляются новые плазмоциты.
Диагностика миеломной болезни
Диагностика этого заболевания имеет ряд трудностей, которые связаны с медленным прогрессированием болезни, длительным бессимптомным периодом, а также отсутствием специфических клинических проявлений. Диагностика множественное миеломы требует применения современных высокоспецифических лабораторных и инструментальных методов. К сожалению, в большинстве учреждений такие методы не используются.
Клиники Израиля, Германии и других зарубежных стран имеют мощную медицинскую материально-техническую базу, которая позволяет специалистам верифицировать множественную миелому на ранних стадиях.
На первичном этапе диагностики заболевания специалисты проводят опрос пациента, выясняют его жалобы и анамнез заболевания. После этого врач направляет пациента на необходимые лабораторные и инструментальные исследования:
- Общий анализ крови – в развёрнутой клинической стадии миеломной болезни у пациентов наблюдается анемия (снижения количества гемоглобина и/или эритроцитов), а также характерным для заболевания являются высокие показатели СОЕ (70-90 мм/ч). Ни при одном злокачественном процессе не наблюдается такое высокое СОЕ.
- Общий анализ мочи – массивная протеинурия (белок в моче в большом количестве). В отдельных случаях пациенту могут обнаружить в моче специфический белок Бенс-Джонса.
- Биохимический анализ крови – снижение альбуминов, повышение кальция, креатинина, мочевой кислоты, билирубина. Особое значение имеет повышение щелочной фосфатазы, которая свидетельствует о значительном поражении костной ткани.
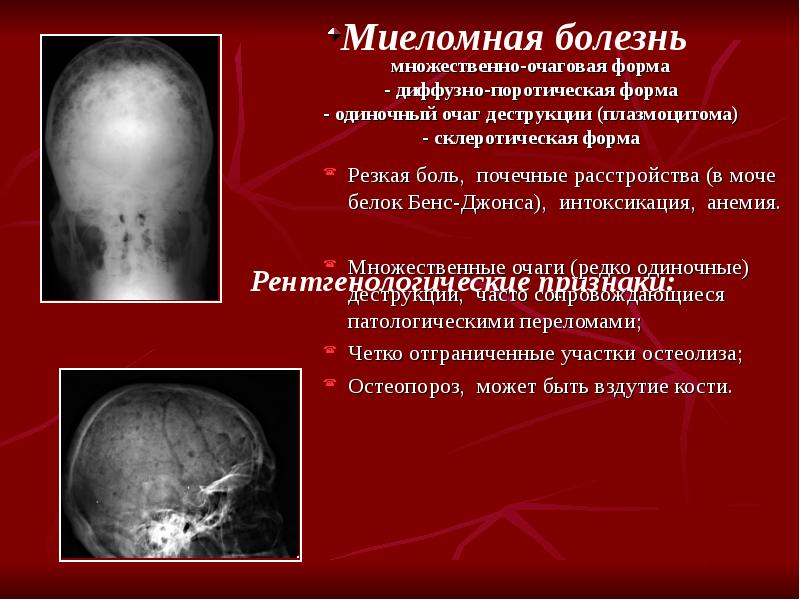
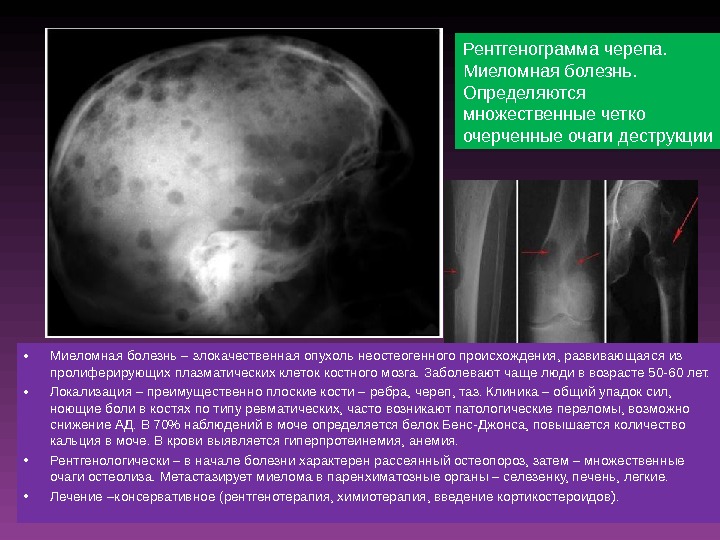
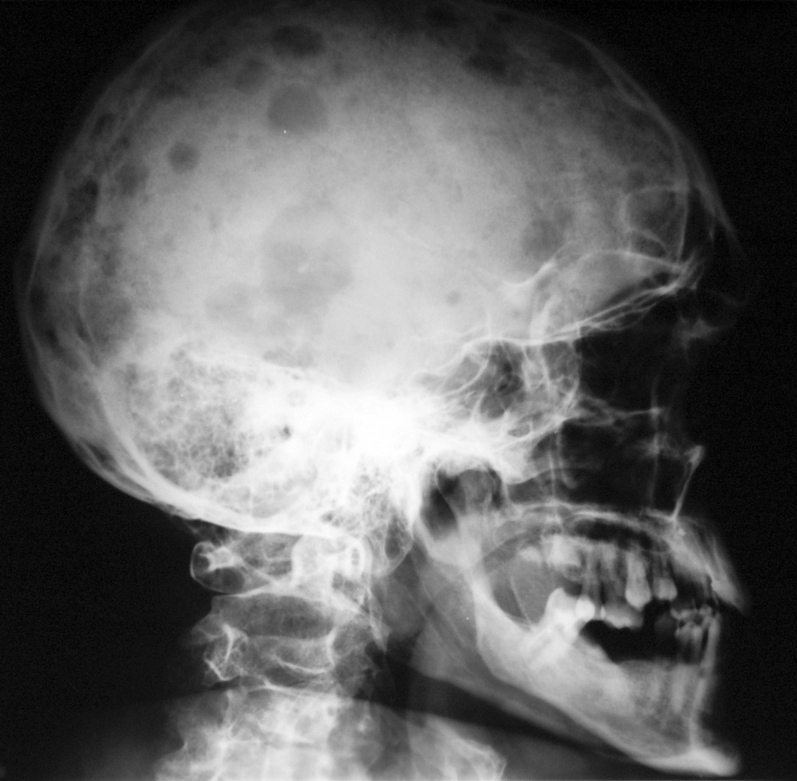
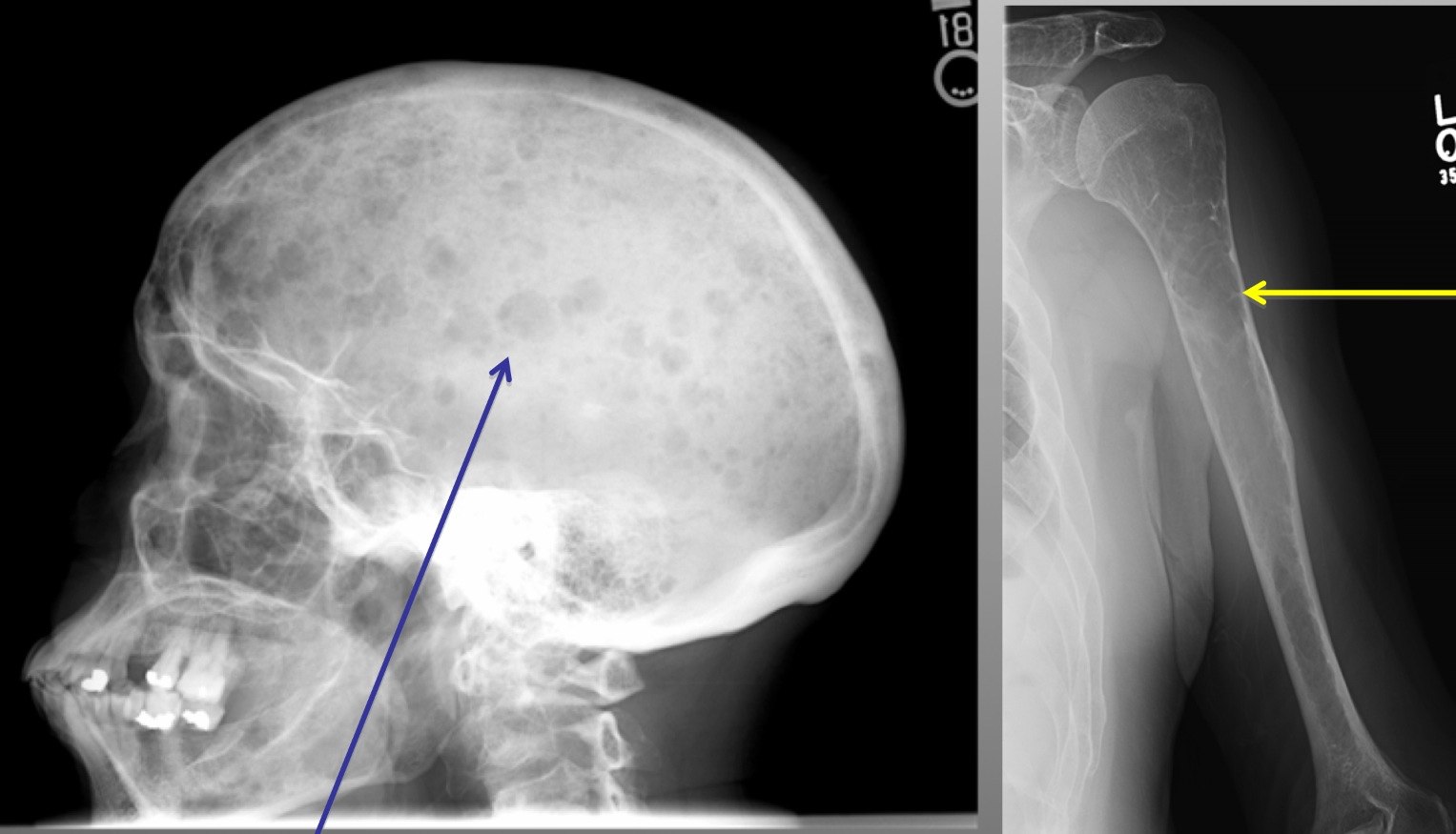
- Рентгенологическое исследование пораженных костей. Этот метод позволяет определить локализацию патологического процесса. Минусом исследования является то, что зачастую трудно предположить какие именно костные структуры нужно обследовать.
- Радиоизотопная остеосцинтиграфия. Пораженные злокачественным процессом участки костной системы способны поглощать радиоизотопное вещество в большей степени. Это позволяет специалистам предположить возможную локализацию патологического процесса.
- Уровень парапротеина.
- МРТ.
- Цитогенетическое исследование.
- Иммунофенотипирование раковых клеток.
Лечение миеломной болезни
Поскольку заболевание имеет тенденцию к длительному развитию и долгое время пациента ничего не беспокоит, часто специалисты придерживаются выжидательной тактики. При быстром прогрессировании миеломной болезни, значительном увеличении опухолевой массы и появлении клинических симптомов назначается химиотерапия.
В качестве химиотерапевтических препаратов используются цитостатики. Проблемой лечения плазмоцитомы является то, что к цитостатикам часто возникает перекрестная резистентность (отсутствие эффекта от лечения некоторыми препаратами). Химиотерапия назначается, как правило, на несколько лет.
Также широко используют в терапии миеломной болезни симптоматичное лечение. С целью предупреждения гиперкальциемии (повышенного кальция в крови) назначают глюкокортикостероиды. Для профилактики патологических переломов, которые возникают вследствие остеопороза, назначаются андрогены и витамины группы D. Также, для предупреждения поражения патологическим белком почек специалисты назначают антиподагрические средства (в особенности аллопуринол).
В клиниках Израиля и Германии используются современные высокоэффективные методы лечения миеломной болезни. Помимо обычной химиотерапии в Израиле используют иммунотерапию и трансплантацию стволовых клеток. Иммунотерапия являет собой назначение пациенту препаратов, которые способны губительно действовать на опухолевые клетки (при этом здоровые клетки не повреждаются). Трансплантация стволовых клеток – это современное прогрессивное направление в лечении онкологических заболеваний, при помощи которого в организм больного вводятся специально подобранные и подготовленные стволовые клетки. Через некоторое время из этих клеток вместо атипических образуются здоровые.
Для получения информации о лечении миеломы в Германии, Израиле, Сингапуре, Турции и других странах за рубежом заполните форму запроса.
Множественная миелома – что это простыми словами?
Заболевание множественная миелома – это одна из форм миеломной болезни. Поражающая плазмоциты опухоль при этом недуге возникает в костном мозге. Статистически чаще встречается миелома костей позвоночника, черепа, таза, ребер, грудной клетки, реже – трубчатых костях организма. Злокачественные образования (плазмоцитомы) при множественной миеломе захватывают несколько костей и достигают размера 10-12 см в диаметре.
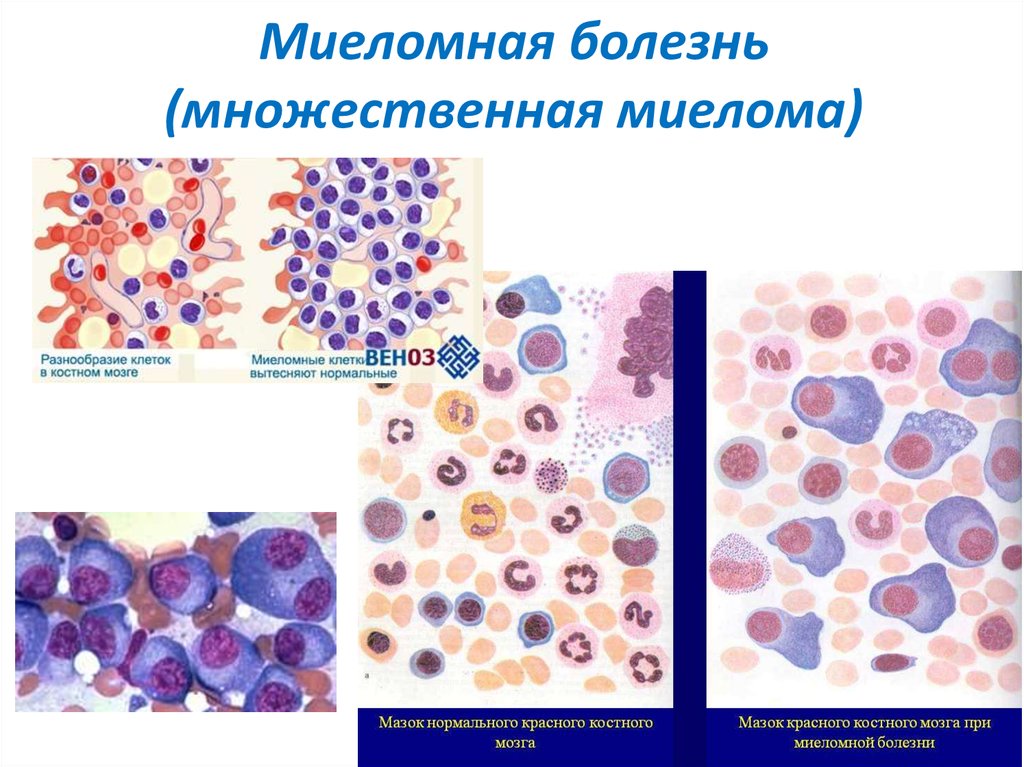
Плазмоциты – это составляющая часть иммунной системы организма. Они производят специфические антитела, защищающие от конкретного заболевания (какой иммуноглобулин нужно производить «подсказывают» специальные клетки памяти). Пораженные опухолью плазмоциты (плазмомиеломые клетки) бесконтрольно производят неправильные (поврежденные) иммуноглобулины, не способные защитить организм, но накапливающиеся в некоторых органах и нарушающие их работу. Кроме того, плазмоцитома вызывает:
- снижение количества эритроцитов, тромбоцитов и лейкоцитов;
- усиление иммунодефицита и возрастание уязвимости к различным инфекциям;
- нарушение кроветворения и увеличение вязкости крови;
- нарушение минерального и белкового обмена;
- появление инфильтратов в других органах, особенно часто – в почках;
- паталогические изменения костной ткани в районе опухоли – кость истончается и разрушается, а когда опухоль прорастает через нее, она внедряется в мягкие ткани.

Миеломная болезнь – симптомы
Миеломная болезнь преимущественно возникает в пожилом возрасте, поражая как женщин, так и мужчин. Болезнь Рустицкого-Калера – симптомы и клиническая картина, наблюдаемая у заболевших:
- поражение кроветворной и костной систем;
- нарушение обменных процессов;
- патологические изменения в мочевыделительной системе.
Множественная миелома симптомы:
- самые первые признаки миеломной болезни – боль в костях (в позвоночнике, грудной клетке, костях черепа), спонтанные переломы, деформация костей и наличие опухолевых образований;
- частые пневмонии и другие заболевания, спровоцированные падением иммунитета и ограничением дыхательных движений, вызванным изменениями в костях грудной клетки;
- дистрофические изменения в мышцах сердца, сердечная недостаточность;
- увеличение селезенки и печени;
- миеломная нефропатия – нарушение в почках с характерным повышением белков в моче, переходящее в почечную недостаточность;
- нормохромная анемия – снижение количества эритроцитов и уровня гемоглобина;
- гиперкальциемия – повышенное количество кальция в плазме и в моче, это состояние очень опасно, его симптомы – рвота, тошнота, сонливость, нарушения работы вестибулярного аппарата, психические патологии;
- снижение уровня нормального иммуноглобулина;
- нарушения кроветворения – кровоточивость слизистых, появление синяков, спазмы артерий фаланг, геморрагический диатез;
- парестезии («мурашки»), головные боли, сонливость, переходящая в ступор, судороги, головокружения, глухота, одышка;
- на последних стадиях – снижение веса, повышение температуры тела, серьезная анемия.
Формы миеломной болезни
По клинико-анатомической классификации миеломная болезнь бывает следующих форм:
- солитарная миелома – с одним опухолевым очагом в кости или лимфоузле;
- множественная (генерализованная) миелома – с формированием нескольких опухолевых очагов.
Кроме того, множественная миелома может быть:
- диффузной – в данном случае патологически образования не имеют границ, а пронизывают всю структуру костного мозга;
- множественно-очаговой – плазмоцитома кости развивается на ограниченных участках, а кроме этого, опухоли могут возникать в лимфатических узлах, селезенке.
- диффузно-очаговой – сочетающей признаки диффузной и множественной.
Миеломная болезнь – стадии
Врачи подразделяют три стадии множественной миеломы, вторая стадия является переходной, когда показатели выше, чем в первой, но ниже, чем в третьей (самой тяжелой):
- Первая стадия характеризуется – пониженным до 100 г/л гемоглобином, нормальным уровнем кальция, низкой концентрацией парапротеинов и белка Бенс-Джонса, одним опухолевым очагом размером 0,6 кг/м², отсутствием остеопороза, деформации костей.
- Третья стадия характеризуется – пониженным до 85 г/л и ниже гемоглобином, концентрацией кальция в крови выше 12 мг на 100 мл, множественными опухолями, высокой концентрацией парапротеинов и белка Бенс-Джонса, общим размером опухоли 1,2 кг/м² и более, явными признаками остеопороза.
Осложнения миеломной болезни
Для множественной миеломы характерны осложнения, связанные с разрушающей деятельностью опухоли:
- сильные боли и разрушение костей (переломы);
- почечная недостаточность с необходимостью прохождения гемодиализа;
- постоянные инфекционные заболевания;
- анемия в серьезной стадии, требующая переливаний.
Как проявляет себя миелома
В первую очередь плазмоцитома поражает кости, иммунную систему и почки. Симптомы миеломной болезни обнаруживают себя исходя из степени поражения и стадии развития злокачественной опухоли.
Прежде чем множественная миелома начнет активно себя проявлять, наблюдается бессимптомное течение. Начальная фаза миеломной болезни без симптомов может продолжаться до 15 лет и сопровождаться хорошим самочувствием пациента. Он живет обычной жизнью, работает, не подозревая о серьезной болезни. Распознать миелому можно только по наличию белка в урине, повышенному значению СОЭ, наличию патологических иммуноглобулинов при электофорезе белков сыворотки крови.
Разрастаясь, злокачественная опухоль начинает заявлять о себе первыми симптомами миеломной болезни:
- астения;
- головокружение;
- болевые ощущения в костях и суставах;
- резкое снижение массы тела;
- частые инфекции органов дыхания.
При появлении выше указанных признаков миеломной болезни необходима консультация специалиста, который назначит дополнительное обследование, позволяющее определить точный диагноз.
Множественная миелома при значительном разрастании злокачественных очагов проявляется следующими синдромами:
- Повреждение костей. При миеломе поражаются именно кости, так как в них формируется злокачественный очаг. Повреждаются реберные, позвоночные, грудные, тазовые кости. Болезнь проявляет себя сильным болевым синдромом, опухолью тканей, переломами. В конечном итоге при миеломе кость разрушается в очаге болезни, позвонки уплощаются, что проявляется уменьшением роста, узлами на других костях. На этом фоне разрушается костная ткань — формируется остеопороз.
- Дисфункции кровеносной системы. С самого начала развивается анемия, сопровождающаяся побледнением кожных покровов, слабостью, затруднением дыхания. В конечном итоге возникает недостаток тромбоцитов и нейтрофилов, приводящий к геморрагическому синдрому и осложнению инфекциями. Классический симптом миеломы — увеличенные показатели СОЭ, характерные даже для начальной стадии миеломной болезни.
- Патология белков — одна из главных характеристик миеломы, поскольку в этот период производится аномальное количество парапротеинов. Проявляется наличием белка в моче и внутренних органах. Об этом свидетельствуют головные боли, онемение ног и рук, падение зрения, образование трофических изъязвлений, частые кровотечения.
- Болезнь почек проявляется в 80% случаях, что связано с образованием в них атипичных клеток, отложением кальцинатов. В результате миелома провоцирует развитие хронической почечной недостаточности, сопровождающейся интоксикацией, позывами к рвоте, отказом от еды. Возможна уремическая кома.
Помимо указанных выше синдромов миеломная болезнь сопровождается поражением нервной системы.
На фоне разрушения костей, осложненного вымыванием кальция из них, развивается гиперкальциемия, усугубляющая течение миеломы.
Образование злокачественных миеломных очагов провоцирует частые инфекции, пиелонефриты, бронхиты и воспаление легких.
Когда миеломная болезнь достигает необратимой стадии, все вышеуказанные симптомы стремительно нарастают. В некоторых случаях на фоне миеломы развивается острый лейкоз.