Диагностические мероприятия
Чтобы определить сам факт присутствия кислородного голодания плода и понять, в какой степени эта патология протекает, врачи проводят целый комплекс диагностических мероприятий. В рамках таких обследований женщинам проводят:
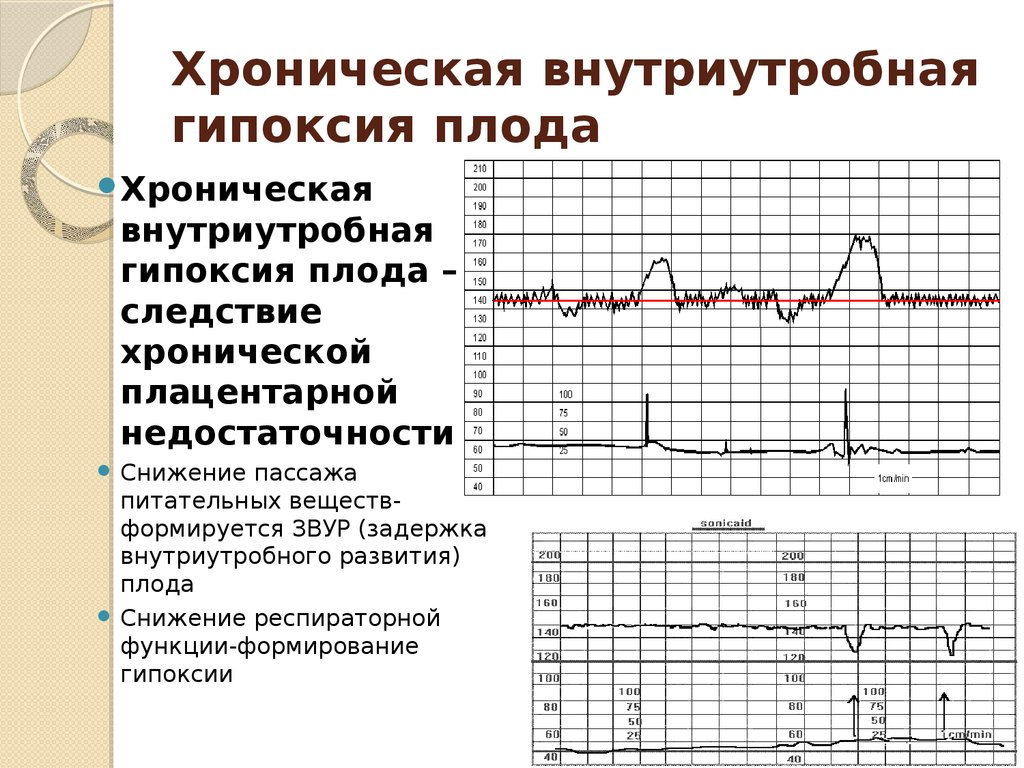
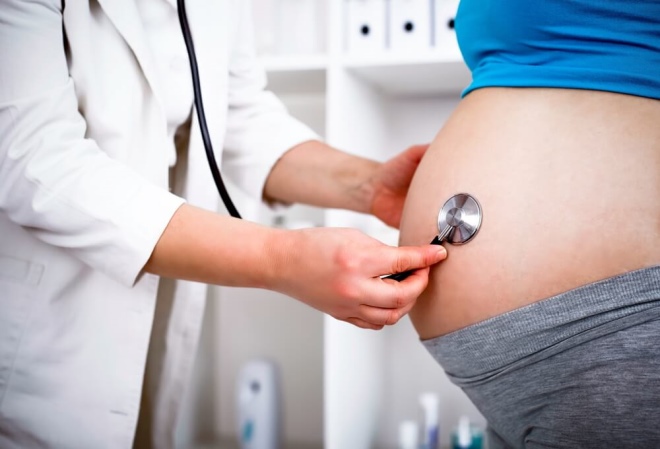
Кардиотокография
Дает возможность регистрировать сокращения сердца будущего малыша, дополнительно специалист оценит двигательную активность плода. Для здорового плода будут характерными следующие признаки сердцебиений:
- частота сердечных сокращений колеблется в пределах 120-160 ударов в минуту;
- частота сокращений повышается, как ответ на движение плода или резкую перемену положения тела беременной женщины;
- полное отсутствие замедлений сердцебиения.
При кислородном голодании плода специалист выявит:
- значительное нарушение ритма сердцебиения – оно будет либо увеличенным, либо замедленным;
- полное отсутствие повышения частоты сердечных сокращений в ответ на шевеления или схватки – монотонный ритм;
- урежения ритма, которые будут частыми и глубокими.
УЗИ с допплерографией
 При ультразвуковом исследовании врач может определить состояние кровообращения в системе мать/плацента/плод на сроке выше 20 недель беременности. Если будут проводиться исследования маточных артерий, то можно будет выявить нарушения маточно-плацентарного кровотока на самой ранней стадии развития, что позволит предотвратить прогрессирование тяжелой гипоксии плода.
При ультразвуковом исследовании врач может определить состояние кровообращения в системе мать/плацента/плод на сроке выше 20 недель беременности. Если будут проводиться исследования маточных артерий, то можно будет выявить нарушения маточно-плацентарного кровотока на самой ранней стадии развития, что позволит предотвратить прогрессирование тяжелой гипоксии плода.
В качестве дополнительных результатов врачи определяют структуру плаценты и уровень околоплодных (амниотических) вод.
Подсчет шевелений плода
Сразу стоит оговориться, что конкретно этот метод диагностики неточный, поэтому применяется только для беременных низкого риска, то есть у будущей матери нет хронических заболеваний или отсутствуют пороки развития будущего ребенка. Подобное обследование позволяет выявить гипоксию на первых этапах прогрессирования, что определяется изменением двигательной активности плода.
 Провести подобный тест можно и без посещения врача. Женщина должна лечь на бок в удобной для нее позиции и сконцентрироваться на движениях ребенка. Если на протяжении 60 минут будущая мама ощутит менее 10 движений, то нужно обязательно обратиться за квалифицированной медицинской помощью.
Провести подобный тест можно и без посещения врача. Женщина должна лечь на бок в удобной для нее позиции и сконцентрироваться на движениях ребенка. Если на протяжении 60 минут будущая мама ощутит менее 10 движений, то нужно обязательно обратиться за квалифицированной медицинской помощью.
Важно: такой тест можно проводить после 25 недели беременности. Альтернативным вариантом является тест Д
Пирсона «Считай до десяти». Он применяется начиная с 28 недели беременности. Шевеления считают с 9 часов утра и до 9 часов вечера. Время 10-го шевеления нужно записать. Если шевелений мало, следует сообщить об этом врачу
Альтернативным вариантом является тест Д. Пирсона «Считай до десяти». Он применяется начиная с 28 недели беременности. Шевеления считают с 9 часов утра и до 9 часов вечера. Время 10-го шевеления нужно записать. Если шевелений мало, следует сообщить об этом врачу.
Причины плацентарной гипоксии
Причин для возникновения внутриутробного голодания эмбриона множество. Немаловажную роль в развитии патологии играет здоровье будущей матери. При наличии анемии, хронических заболеваний дыхательных путей, сердечно-сосудистых, эндокринных заболеваний, а также заболеваний крови, тяжело протекающего токсикоза у беременной женщины, возникает риск нарушения маточно-плацентарного обмена между плодом и матерью, и как следствие развивается гипоксия. Кроме того, провоцирующими факторами во время беременности в большинстве случаев являются курение и употребление алкоголя, даже в малых дозах, а также возникающие стрессовые ситуации, пагубно влияющие на здоровье мамы и ее будущего малыша.
Приводят к нарушению кислородного обмена заболевания самого плода:
- внутриутробные инфекции,
- врожденные пороки и травмы,
- наличие резус конфликта с матерью,
- нарушение кровотока из-за выпадения пуповины, а также обвитие пуповиной,
- тазовое предлежание,
- преждевременная быстротечная отслойка плаценты,
- разрыв матки,
- многоводие,
- переношенная беременность,
- другие внешние и внутренние факторы, влияющие на возникновение хронической гипоксии.
Во время родов к острой гипоксии плода может привести длительное нахождение и сдавливание головки ребенка в родовых путях, а именно в области малого таза, а также применение обезболивающей терапии в процессе родоразрешения.
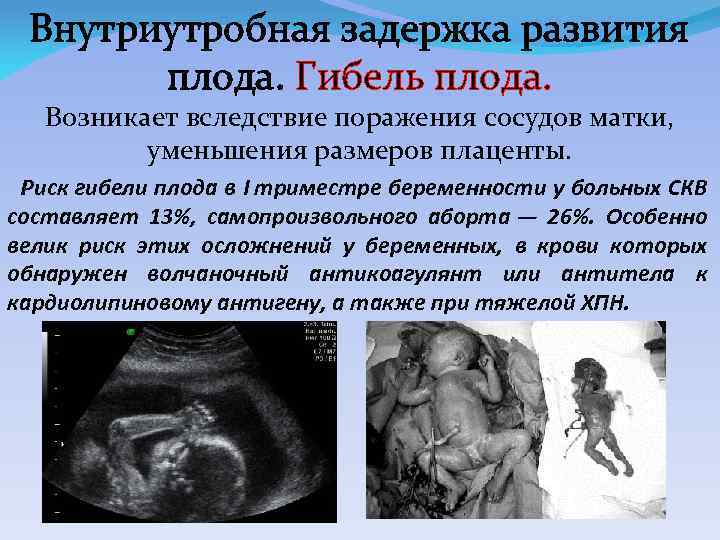
В зависимости от стадии возникновения, выделяют острую и хроническую внутриутробную гипоксию плода.

Диагностика
Диагностика гипоксии плода — дело непростое, ведь малыши ведут себя в утробе по-разному. Один ленив в силу темперамента и шевелится редко, другой активен, и его частые движения нередко принимаются и женщинами и докторами за проявление гипоксии. Некоторые симптомы должны насторожить:
- изменение характера двигательной активности плода, при которой сначала малыш двигается хаотично и часто с сильными болезненными толчками, а затем по мере развития кислородного голодания шевеления становятся все более редкими;
- высота дна стояния матки значительно ниже нормы;
- ребенок развивается с заметным отставанием (фетометрические показатели ниже нижней границы нормы);
- у беременной констатируется .
В норме бодрствующий малыш должен совершать до 10 движений в час. Это могут быть и перевороты, легко ощутимые и различимые, и едва заметные движения. Регистрировать рекомендуется с 20- беременности до ее окончания.
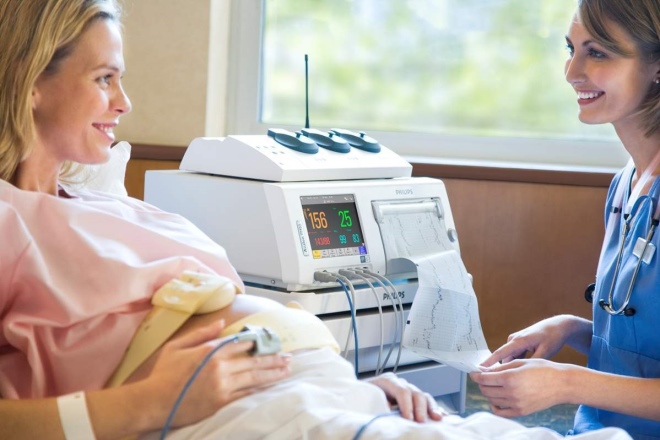
Если у доктора на основании описанных выше отклонений от норм появляется подозрение на гипоксию, он обязательно назначит беременной . В ходе кардиотокографии датчики, закрепленные на животе, будут фиксировать все шевеления малыша, изменение частоты его сердечных сокращений, свое отражение найдет даже . К дополнительным методам исследования относятся и доплерометрия, и ЭКГ плода, и УЗГД (от стандартной процедуры УЗИ эта отличается тем, что врач будет смотреть не на части тела ребенка, а на скорость кровотока в маточных артериях, в пуповине). Расширенный анализ крови из вены мамы в довершение к перечисленным методам позволяет установить, достаточно ли в крови гемоглобина и уточнить другие биохимические факторы.
Наиболее достоверным признаком считается брадикардия — уменьшение частоты сердечных сокращений у крохи, который еще не успел появиться на свет. Если в норме ЧСС плода — от 120 до 170 ударов в минуту, то у малыша, который терпит кислородное голодание, ЧСС будет находиться на уровне 80-90 ударов в минуту. О нехватке кислорода говорить и тахикардия, если ЧСС ребенка — выше 180-190 ударов в минуту.
Околоплодные воды, в которых находился ребенок с хронической гипоксией, иногда бывают темного или темно-зеленого цвета, с неприятным запахом мекония (первородного кала новорожденного). Сам малыш после появления на свет будет более слабым по сравнению с другими младенцами, у него будет сниженный или повышенный тонус мышц, неврологические нарушения разной степени тяжести.
Почему возникает гипоксия?

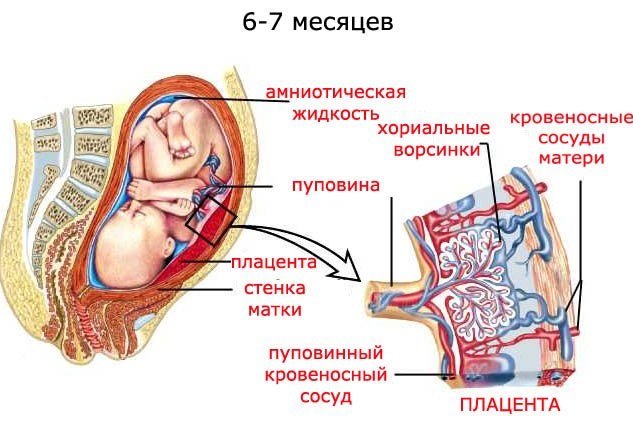
Находясь в утробе матери, ребёнок не способен дышать самостоятельно. Органы и системы малыша только развиваются, происходит становление их функций. Лёгкие крохи незрелые, а дыхательные пути заполнены жидкостью. Необходимый кислород плод получает через плаценту. Именно этот орган обеспечивает поступление бесценного газа в организм крохи. Если кислорода попадает недостаточно, то говорят о гипоксии плода.
Хотя необходимый газ и питательные вещества переносятся от матери к плоду через систему кровообращения, их крови не перемешиваются. Плацента ограждает малыша от попадания в организм вредных веществ. Но, к сожалению, лекарственные препараты, алкоголь, наркотические вещества и вирусы легко преодолевают препятствие.
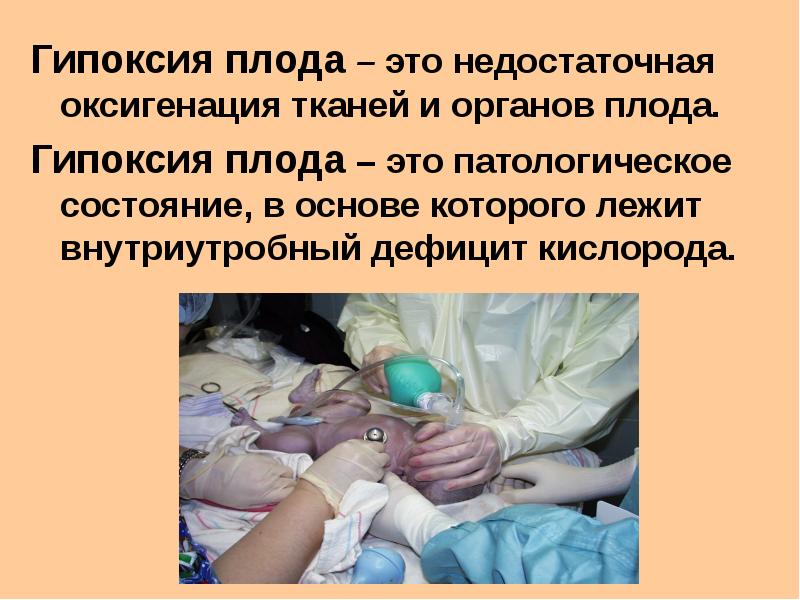
Внутриутробная гипоксия плода не выделяется в отдельное заболевание, а указывает на состояние дефицита кислорода у малыша. Эта проблема может быть вызвана изменениями в плаценте, организме матери или ребёнка, повлёкшими за собой неблагоприятные последствия.
Причины развития внутриутробной гипоксии плода:
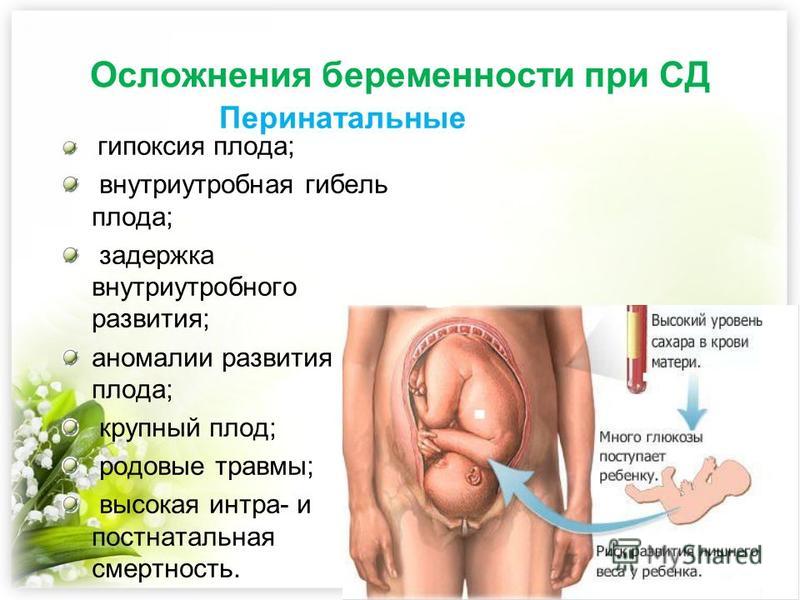
- Заболевания матери. В некоторых ситуациях организм женщины не позволяет дать малышу необходимый кислород. При анемиях, болезнях сердца и сосудов, патологии почек и дыхательной системы повышается риск развития кислородного голодания эмбриона. Неблагоприятно сказываются на здоровье крохи токсикоз у беременной, сахарный диабет, вредные привычки матери.
- Нарушения в системе плацента-плод. Патологии плаценты и пуповины, нарушение кровообращения при угрозе прерывания беременности или перенашивании, аномалии родовой деятельности – неминуемо сказываются на здоровье ребёнка.
- Причины, связанные с плодом. При инфицировании малыша, произошедшем внутриутробно, риск развития гипоксических состояний увеличивается. К неблагоприятным факторам также относятся врождённые аномалии, гемолитическая болезнь плода, многократное, тугое обвитие пуповиной шеи ребёнка, многоплодная беременность. Также нередко приводят к кислородному голоданию плода осложнения, возникшие в родах.
Проявления и выраженность симптомов гипоксии во многом зависят от течения и времени возникновения патологического состояния. Поэтому врачи-клиницисты разделяют 2 формы гипоксии:
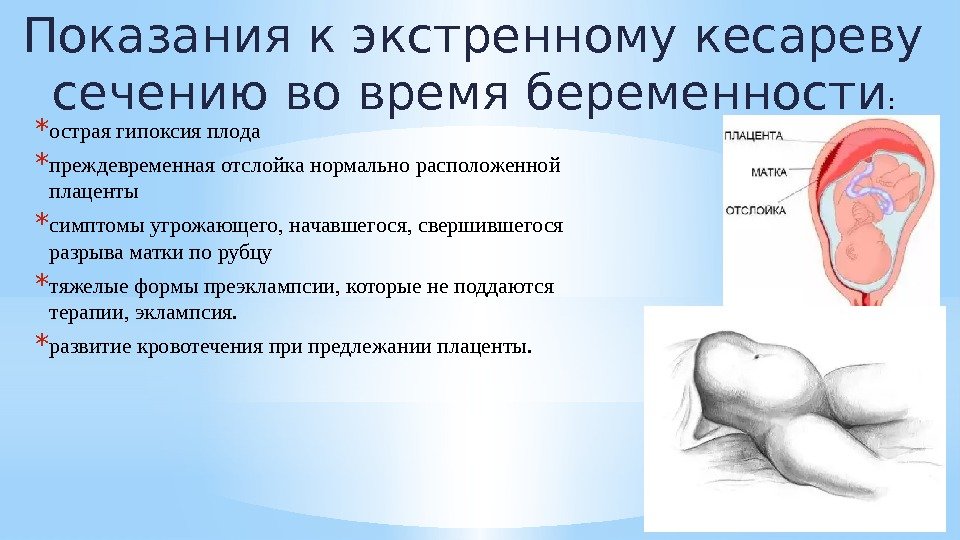
- Острая гипоксия плода. Данное нарушение развивается быстро, обычно во время родовой деятельности, при прохождении малыша по родовым путям. Например, при стремительных или затяжных родах, при выпадении петель пуповины или задержке головки в родовом канале женщины, происходит острое нарушение поступления крови через пупочную артерию. Малыш не получает газа и испытывает резкое кислородное голодание. Во время беременности острая гипоксия нередко возникает на фоне отслойки плаценты и может привести к преждевременным родам или потребовать экстренной операции – кесарева сечения.
- Хроническая гипоксия плода. Кислородное голодание может развиваться постепенно, малыш в течение длительного времени недополучает необходимого газа. Причиной хронической внутриутробной гипоксии чаще всего являются патологии беременности, отсутствие надлежащего лечения, хронические болезни матери. Нередко это состояние развивается у женщин, игнорирующих посещение женской консультации.
При ультразвуковом исследовании беременной врач может заметить, что плод отстаёт от своих «сверстников» по физическим параметрам, выглядит младше гестационного возраста. Если гипоксия развилась во второй половине беременности, то масса этих ребят не соответствует росту, возникает гипотрофия. Новорождённые более склонны к развитию болезней, вегетативных нарушений.
Очень чувствительна к дефициту кислорода нервная ткань, именно она первой страдает при гипоксии. Уже в сроке 6 – 11 недель кислородное голодание нервных клеток ребёнка ведёт к задержке развития головного мозга. Следующими органами, страдающими от гипоксии, становятся почки, сердце, кишечник будущего ребёнка.
Стадии гипоксии
В результате недостаточного поступления крови к тканям плода в крови начинает накапливаться углекислый газ. Это приводит к уменьшению рН. Данное состояние называют ацидозом. Кровь становится слишком кислой. В результате ухудшается сердечная деятельность, инактивируются отвечающие за рост плода ферменты. При исследовании функции сердца плода определяется тахикардия и экстрасистолы (внеочередные сердечные сокращения).
В течении хронической гипоксии выделяют три стадии: компенсации, субкомпенсации и декомпенсации. В фазе компенсации никаких нарушений нет, так как они полностью компенсируются внутренними механизмами. Постепенно их резервы истощаются, но критических изменений ещё нет – это фаза субкомпенсации. Если патогенетические механизмы гипоксии не прерваны, она остается тяжелой и длительно сохраняется, наступает фаза декомпенсации, когда организм плода уже не в состоянии поддерживать нормальные метаболические процессы.
Компенсация. Кратковременное состояние гипоксии компенсируется за счет внутренних механизмов плода. Его организм повышает выброс гормонов коры надпочечников. Кроме того, возрастает количество в крови красных кровяных телец, которые переносят кислород. Учащение пульса тоже является компенсаторной реакцией. Чем чаще сокращается сердце, тем сильнее циркулирует кровь, снабжая ткани кислородом. У плода возрастает систолическое артериальное давление. При этом сердечный выброс остается неизменным (во время одного сокращения сердце выбрасывает такое же количество крови, что и обычно). Субъективно женщина может ощутить в этот период возрастание активности плода. В ходе диагностики определяется увеличение частоты дыхательных движений.
Субкомпенсация. Если состояние гипоксии сохраняется длительное время, активируются дополнительные патогенетические механизмы. Активируется анаэробный гликолиз. Это процесс переработки глюкозы без участия кислорода. У взрослого человека он обычно задействуется во время физической нагрузки, когда потребность тканей в кислороде резко возрастает, но дыхательная система не способна обеспечить её в полной мере. Однако для плода это состояние опасно, так как оно ведет к накоплению большого количества молочной кислоты – метаболита, образующегося в процессе анаэробного гликолиза. Это смещает рН крови в кислую сторону.
При длительном кислородном голодании плод уменьшает кровоснабжение менее важных для выживания органов. Происходит ухудшение циркуляции крови в коже, кишечнике, печени и почках. При этом поддерживается адекватная перфузия миокарда, головного мозга, надпочечников (у плода это один из важнейших органов, вырабатывающих большое количество гормонов). Однако в результате перераспределения кровотока по центральному типу в периферических тканях продолжает накапливаться молочная кислота, и метаболический ацидоз (закисление крови) усугубляется. Со временем двигательная активность плода уменьшается. В ходе диагностики определяется сниженная частота сердечных сокращений. Уменьшается и число дыхательных движений.
Декомпенсация. Если гипоксия тяжелая, и продолжается долго, со временем истощаются надпочечники. Уменьшается выработка гормонов как мозгового вещества, так и коры. Клинически это проявляется снижением артериального давления, дальнейшим уменьшением частоты сердечных сокращений. Из-за продолжающегося снижения рН крови увеличивается проницаемость сосудистой стенки. Это приводит к тому, что жидкость выходит из сосудов в ткани. В результате кровь становится слишком густой, эритроциты склеиваются, внутри артерий и вен формируются тромбы.
Нарушается и электролитный обмен. В крови становится слишком много калия, но мало магния и кальция. В итоге может развиться ДВС-синдром. Это состояние, при котором вначале образуется большое количество тромбов, а затем свертывающая система крови истощается, что чревато кровоточивостью сосудов.
Наиболее опасным проявлением декомпенсированной формы гипоксии плода остается гипоксическая энцефалопатия. Она развивается, когда кислорода не хватает для адекватного кровоснабжения головного мозга. Причины этого состояния:
- снижение артериального давления;
- спазм сосудов;
- перекрытие их просвета образовавшимися внутрисосудистыми тромбами;
- застой венозной крови в головном мозге и его отёк;
- нарушение электролитного обмена;
- мелкие кровоизлияния в ткань мозга в случае развития ДВС-синдрома.
Возможны необратимые повреждения головного мозга, которые в дальнейшем скажутся на нервном, интеллектуальном и психическом развитии ребенка.
Опасность гипоксии
Последствия гипоксии сказываются на ребенке после его рождения и могут сопровождать его всю жизнь. Они зависят от ее тяжести и остроты протекания:
-
нарушения работы внутренних органов;
-
нарушение веса и роста;
-
снижение иммунитета;
-
нарушение терморегуляции;
-
анемия;
-
порок сердца;
-
почечная недостаточность;
-
нарушение обмена веществ;
-
поражение центральной нервной системы;
-
риск ДЦП;
-
некроз кишечника;
-
кровоизлияние в мозг;
-
нарушение работы мозга;
-
отек мозга;
-
нарушение умственного и физического развития.
В более взрослом возрасте, когда ребенок пойдет в детский сад и школу, могут возникнуть проблемы в социализации, повышенная возбудимость, рассеянное внимание, гиперактивность.
Виды гипоксии
Кислородное голодание плода при беременности классифицируют по нескольким признакам.
По скорости возникновения и времени протекания
– острая и хроническая.
Острая гипоксия
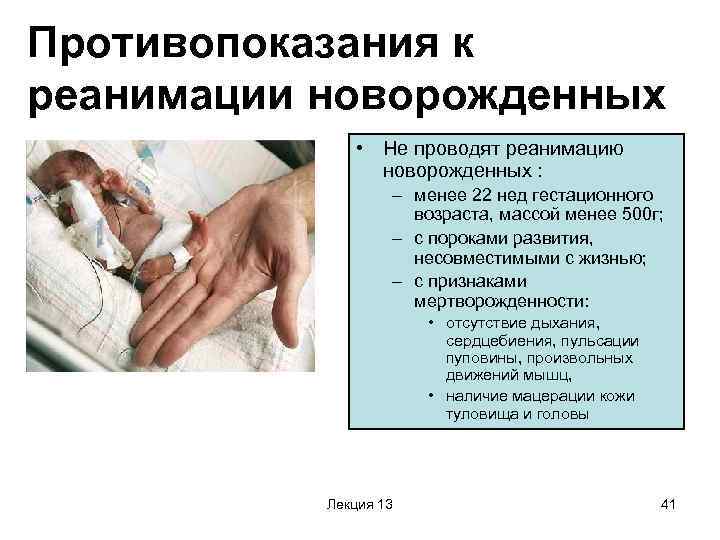
– острое кислородное голодание плода, которое развивается, как правило, во время осложненных родов. Реже острый тип заболевания встречается во время беременности. Может привести к асфиксии плода (состояние удушья, отсутствие дыхания, но при сохранении сердечной деятельности). Может повлечь за собой патологии органов плода, иногда даже гибель ребенка.
Хроническая гипоксия плода
– длительное недостаточное поступление кислорода к тканям плода, возникает во время беременности. Может быть диагностирована на ранних сроках развития и при своевременном лечении исчезнуть. Если ее не лечить, она может привести к таким же тяжелым последствиям, как и острая.
В зависимости от выраженности симптомов
– начавшаяся и угрожающая.
Угрожающая гипоксия
– при ней отсутствуют признаки нехватки кислорода, но есть симптомы, которые могут привести к гипоксии плода. Проводится не лечение, а профилактика внутриутробной гипоксии плода.
Начавшаяся гипоксия – характеризуется появлением признаков нехватки кислорода. Диагностируется на ранних этапах возникновения, хорошо поддается лечению.